Физиология человека, 2023, T. 49, № 1, стр. 116-127
ОКТ-диагностика отека диска зрительного нерва в космическом полете. Анализ толщины сетчатки, диска зрительного нерва и нейроретинального пояска
И. А. Макаров 1, *, И. В. Алферова 1, В. В. Богомолов 1, Ю. И. Воронков 1, Д. А. Аникеев 1
1 ФГБУН ГНЦ РФ – Институт медико-биологических проблем РАН
Москва, Россия
* E-mail: imak-ncn@mail.ru
Поступила в редакцию 01.02.2022
После доработки 19.04.2022
Принята к публикации 05.05.2022
- EDN: AQDWBZ
- DOI: 10.31857/S0131164622100095
Аннотация
В данной статье анализируется состояние 24 глаз 12 российских космонавтов, совершивших длительные космические полеты (КП) на международной космической станции (МКС) в период с 2016 по 2021 гг. В работе на изображениях, полученных с помощью оптического когерентного томографа Spectralis OCT + HRA, путем использования прилагаемых в программе вычислительных функций определена толщина головки зрительного нерва и сетчатки по часовым меридианам, что позволило точно диагностировать и классифицировать отек диска зрительного нерва (ДЗН) по стадиям шкалы Frisen. Путем измерения процентного соотношения максимальной толщины ДЗН в его границах к минимальной величине толщины сетчатки вне границ ДЗН определили цифровое значение проминенции в каждом височном часовом меридиане, ограниченным височным сектором в 95°. Наличие проминенции в крайних височных часовых меридианах или вовсе ее отсутствие расценивали как физиологически здоровое состояние ДЗН, соответствующее 0 стадии. Эта стадия установлена на 13 глазах (54.2%). I стадия (7 глаз (29.2%)) диагностирована на основании отсутствия проминенции в горизонтальном височном меридиане. Определяющим признаком II стадии является увеличение проминенции в височном горизонтальном меридиане больше, чем на 10%. Субклиническая II стадия (проминенция увеличена, но меньше, чем на 10%) установлена на двух глазах двух космонавтов (8.3%). Клинически выраженная папилледема II–III стадии диагностирована на двух глазах (8.3%) у одного космонавта, где максимальная величина проминенции составляла на правом глазу 70.1%, а на левом – 40.1% в горизонтальном часовом меридиане. Исследование показывает, что увеличение проминенции до 70% в височном горизонтальном часовом меридиане при III стадии отека приводит к нейродегенерации волокон зрительного нерва в КП. При II–III стадии отека отмечено увеличение минимальной толщины нейроретинального пояска по сравнению со всеми остальными наблюдениями. При 0–II субклинической стадии по этому показателю невозможно было дифференцировать состояние ДЗН.
В последние годы большое внимание уделяется изучению состояния глаз у участников длительных космических полетов (КП) на международной космической станции (МКС). Благодаря офтальмологическому оборудованию, размещенному в американском сегменте МКС, у некоторых астронавтов и космонавтов диагностированы такие состояния глаз, как гиперметропический сдвиг рефракции, уплощение заднего полюса глаза, хориоретинальные складки, отек диска зрительного нерва (ДЗН), описанные как микрогравитационный нейро-офтальмологический синдром (МНОС) или в зарубежной литературе как space-flight associated neuro-ocular syndrome (SANS) [1].
В нейроофтальмологической практике отек ДЗН представляет собой один из серьезных симптомов внутричерепной гипертензии (ВЧГ), который может привести к нейродегенеративным изменениям в волокнах зрительного нерва с развитием его частичной атрофии и утратой в той или иной степени зрительных функций. Поэтому диагностика и быстрое устранение причины, вызвавшей отек ДЗН, следует считать в настоящее время актуальной проблемой в аэрокосмической медицине.
Диагностика отека ДЗН в КП, включает как общепринятые рутинные, так и специальные методы исследования. Основным диагностическим методом исследования зрительного нерва и сетчатки на борту МКС является спектральная оптическая когерентная томография (ОКТ) [2, 3].
Цель настоящей работы – визуальный и квантитативный анализ ОКТ-изображений зрительного нерва и сетчатки российских космонавтов с целью оценки состояния и диагностики отека диска зрительного нерва в КП.
МЕТОДИКА
В данное исследование вошли 12 космонавтов, выполнявших КП на МКС с 2016 по 2021 гг. (экспедиции с 51 по 64).
В американском исследовательском блоке на МКС обследование астронавтов осуществляли на приборе ОСТ Spectralis I, а с 2020 г. Spectralis II (Heidelberg Engineeris, Германия) в условиях телемедицинского диалога с центром управления полетами в Хьюстоне (США). Российских космонавтов обследовали на заключительном этапе полета согласно совместному научному проекту по теме SANS (space-flight associated neuro-ocular syndrome). Инициатором проекта являлись Федеральное космическое агентство “Роскосмос” и национальное агентство по исследованию космического пространства (NASA).
Анализ ОКТ-изображений 24 глаз осуществляли с помощью предоставленной NASA программе, используемой в первой версии прибора ОСТ Spectralis I. Для анализа отбирали ОКТ-изображения ДЗН и окружающей его перипапиллярной сетчатки, выполненные в режиме радиального сканирования по 12-часовым меридианам. Эти изображения представляли собой поперечный срез ДЗН и перипапиллярной сетчатки, на которых визуализировались хориокапиллярный слой, слои сетчатки и слой нервных волокон ДЗН и перипапиллярной сетчатки.
В оценке стадии отека ДЗН основывались на хорошо известной классификации L. Frisen. В начальных стадиях отека отличия 0, I и II стадий касаются оценки проминенции (выстояние ДЗН над сетчаткой) в височном секторе, ограниченным 90 град. При отсутствии проминенции в височном секторе состояние ДЗН оценивается как 0 стадия и принимается за физиологически здоровое состояние. Если протяженность проминенции по кругу ДЗН больше 270°, затрагивая верхний, нижний, носовой и частично височный сектор, то состояние ДЗН оценивается как I стадия отека ДЗН. Если же проминенция полностью захватывает височный сектор, то состояние оценивается как II стадия. Несмотря на четкие критерии оценки стадийности отека ДЗН, нередко субъективно трудно определить наличие проминенции ДЗН по фундус-изображениям. Это зависит от многих факторов и, прежде всего, от качества самих изображений глазного дна, полученных путем фотографирования с помощью фундус-камеры на борту МКС.
Напротив, изображения сетчатки и ДЗН, полученные с помощью оптической когерентной томографии обладают рядом преимуществ перед обычной фотосъемкой. Принципиальное отличие в том, что лазерное сканирование ДЗН позволяет получать изображения высокого разрешения, как при обычной фотосъемке глазного дна (HRA-изображения), так и поперечный срез ДЗН и центральной ямки сетчатки (ОКТ-изображения). Прилагаемое при этом программное обеспечение прибора позволяют путем необходимых квантитативных морфометрических измерений более точно оценить наличие проминенции и распространенность этой проминенции в разных секторах ДЗН, для чего используются изображения по часовым меридианам.
Квантитативный анализ осуществляли на ОКТ-изображениях области ДЗН и окружающей его сетчатки. На радиальных ОКТ-изображениях в каждом часовом меридиане определяли наименьшую толщину сетчатки вне границ ДЗН, т.е. кнаружи (латеральнее) от окончания мембраны Бруха. Это измерение программа прибора осуществляет по условной прямой, ориентированной перпендикулярно мембране Бруха, определяя толщину сетчатки от мембраны Бруха до внутренней пограничной мембраны сетчатки. Затем на этом же изображении в этом же часовом меридиане производили второе измерение – определяли наибольшую толщину в границах ДЗН. Это измерение программой прибора также производится по вертикальной прямой, расположенной перпендикулярно мембране Бруха, ориентируя ее в область ДЗН кнутри (медиальнее) окончания мембраны Бруха. Затем рассчитывали разницу значений величин, полученных при первом и втором измерениях.
В височных часовых меридианах на ОКТ-изображениях производили измерение толщины нейроретинального пояска от места окончания мембраны Бруха до внутренней пограничной мембране сетчатки, отбирая для анализа самое минимальное значение в каждом часовом височном меридиане.
РЕЗУЛЬТАТЫ ИССЛЕДОВАНИЯ
Результаты измерений по всем 24 глазам 12 космонавтов представлены в табл. 1.
Таблица 1.
Процентное отношение максимального значения толщины ГЗН к минимальному значению толщины перипапиллярной сетчатки в височных часовых меридианах и стадия состояния ДЗН на 24 глазах 12 российских космонавтов в космическом полете на МКС
| № | Глаза | Верхние височные часовые меридианы | Горизонтальный меридиан | Нижние височные часовые меридианы | Стадия | |||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| 45 | % | 30 | % | 15 | % | 0 | % | 15 | % | 30 | % | 45 | % | |||
| 1 | OD | 651/329 | 97.9 | 650/330 | 97.0 | 574/323 | 77.7 | 546/321 | 70.1 | 545/316 | 72.5 | 528/312 | 69.2 | 544/314 | 73.2 | III |
| OS | 562/325 | 72.9 | 506/325 | 55.7 | 489/319 | 53.3 | 440/314 | 40.1 | 476/323 | 47.4 | 490/316 | 36.1 | 578/329 | 75.7 | II | |
| 2 | OD* | 355/309 | 14.9 | 336/301 | 11.6 | 304/289 | 5.2 | 272/281 | –3.2 | 278/271 | –2.5 | 299/278 | 7.6 | 335/302 | 10.9 | I (285°) |
| OS | 442/309 | 43.0 | 369/286 | 29.0 | 344/278 | 23.7 | 324/279 | 16.1 | 300/279 | 7.5 | 309/280 | 10.4 | 355/293 | 21.2 | II –с/кл | |
| 3 | OD | 446/298 | 49.7 | 359/297 | 20.1 | 247/253 | –2.4 | 245/281 | –12.2 | 245/252 | –2.8 | 317/297 | 7.5 | 370/295 | 25.4 | I (285°) |
| OS | 367/303 | 21.1 | 333/300 | 11.0 | 275/294 | –6.5 | 275/280 | –1.8 | 302/295 | 2.4 | 357/302 | 18.2 | 409/283 | 44.5 | I (300°) | |
| 4 | OD | 301/300 | 0.3 | 236/254 | –7.1 | 243/299 | –18.7 | 287/295 | –2.7 | 307/294 | 4.4 | 329/299 | 10.0 | 356/324 | 9.9 | 0 |
| OS | 364/309 | 17.8 | 317/296 | 7.0 | 283/289 | –2.1 | 281/285 | –1.4 | 294/298 | 3.2 | 313/298 | 5.0 | 327/292 | 12.0 | 0 | |
| 5 | OD | 430/305 | 41.0 | 361/306 | 18.0 | 310/302 | 2.7 | 334/298 | 12.1 | 343/296 | 15.9 | 374/303 | 23.4 | 414/303 | 36.6 | II –c/кл |
| OS | 379/305 | 24.3 | 355/312 | 13.8 | 326/311 | 4.8 | 332/309 | 7.4 | 342/304 | 12.5 | 353/306 | 15.4 | 409/303 | 35.0 | I (315°) | |
| 6 | OD | 381/312 | 22.0 | 337/309 | 9.0 | 294/299 | –1.7 | 278/278 | 0 | 270/271 | –0.4 | 294/295 | –0.3 | 345/310 | 11.3 | 0 |
| OS | 319/319 | 0 | 271/272 | –0.3 | 270/271 | –0.3 | 272/272 | 0 | 270/283 | –4.6 | 273/271 | 0.7 | 319/301 | 6.0 | 0 | |
| 7 | OD** | – | – | – | – | – | – | – | 0 | |||||||
| OS** | – | – | – | – | – | – | – | 0 | ||||||||
| 8 | OD | 353/285 | 23.9 | 315/290 | 8.6 | 287/287 | 0 | 287/288 | –0.4 | 297/289 | 2.8 | 334/290 | 15.2 | 379/298 | 27.2 | I (285°) |
| OS | 313/283 | 10.6 | 297/299 | –0.7 | 284/285 | –0.4 | 275/276 | –0.3 | 280/281 | –0.4 | 271/272 | –0.3 | 290/292 | –0.7 | 0 | |
| 9 | OD | 379/334 | 13.5 | 337/330 | 2.1 | 311/314 | –1.0 | 312/310 | 0.6 | 316/309 | 2.3 | 349/323 | 8.0 | 367/329 | 11.6 | 0 |
| OS | 224/315 | 2.9 | 287/290 | –1.1 | 261/263 | –0.8 | 227/229 | –0.9 | 271/273 | –0.7 | 321/314 | 2.2 | 357/346 | 3.2 | 0 | |
| 10 | OD | 353/312 | 13.1 | 265/303 | –12.5 | 241/279 | –13.7 | 175/229 | –23.6 | 248/295 | –15.9 | 280/299 | –6.4 | 323/295 | 9.5 | 0 |
| OS | 358/292 | 22.6 | 287/285 | 0.7 | 265/268 | –1.1 | 240/275 | –12.7 | 230/272 | –15.5 | 266/286 | –7.0 | 280/315 | –11.1 | 0 | |
| 11 | OD | 359/318 | 12.9 | 327/301 | 8.6 | 274/290 | –5.5 | 251/295 | –15.0 | 260/291 | –10.7 | 329/285 | 15.4 | 387/289 | 33.9 | I (285°) |
| OS | 372/352 | 5.7 | 311/295 | 5.4 | 272/286 | –4.9 | 260/285 | –8.8 | 271/292 | –7.2 | 309/296 | 8.0 | 369/289 | 27.7 | 0 | |
| 12 | OD | 348/291 | 19.6 | 308/294 | 4.8 | 260/295 | –11.9 | 260/281 | –7.5 | 270/293 | –7.8 | 321/289 | 11.1 | 370/291 | 27.1 | I (285°) |
| OS | 335/295 | 13.6 | 285/295 | –3.4 | 259/292 | –11.3 | 248/292 | –13.1 | 281/301 | –6.6 | 310/297 | 4.4 | 334/290 | 15.2 | 0 | |
Примечание: * – анализ ОКТ-изображений проведен с помощью линейки в опциии Display. ** – ОКТ-изображений недостаточно для анализа. По HRA-изображениям субъективно диагностировано физиологически здоровое состояние ДЗН, соответствующее 0 стадии по шкале Frisen. OD – правый глаз, OS – левый глаз. II –с/кл – II субклиническая стадия.
В данную таблицу включили измерения, полученные по 7 височным меридианам, которые в сумме составляют величину большую, чем 90°, что хорошо видно на HRA-изображении. Более точная величина получена путем измерения этого угла на HRA-изображении, и он составляет 95° в височных и носовых меридианах, и 85° в верхних и нижних часовых меридианах, что в сумме составляет 360° круга.
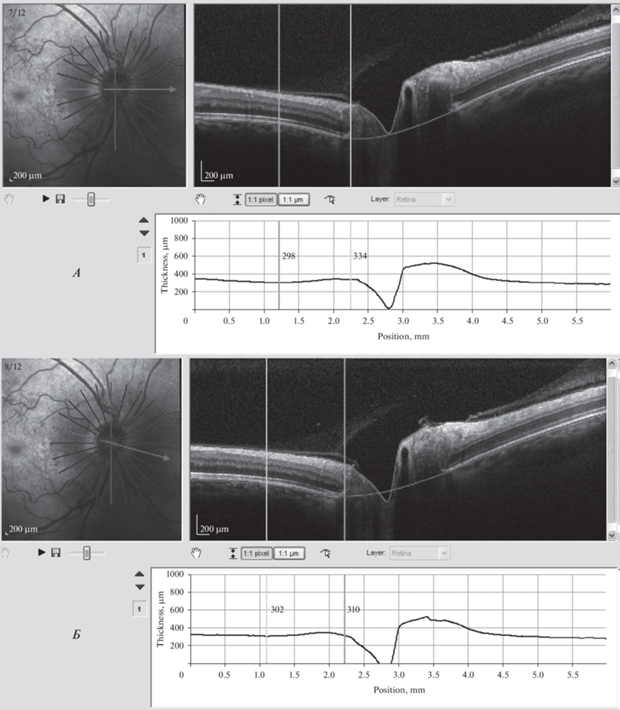
Путем измерения процентного соотношения максимальной толщины ДЗН в его границах к минимальной величине толщины перипапиллярной сетчатки вне границ ДЗН определили точное цифровое значение проминенции в каждом височном часовом меридиане, ограниченным сектором в 95°. Наличие проминенции в крайних височных часовых меридианах или вовсе ее отсутствие расценивали как физиологически здоровое состояние ДЗН, соответствующее 0 стадии. Эта стадия установлена на 13 глазах (54.2%). I стадия (7 глаз (29.2%)) диагностирована на основании отсутствия проминенции в височном секторе на протяжении меньше, чем 75°, или иными словами, если проминенция во всех секторах, кроме височного больше или равна 285°, но с условием отсутствия увеличения проминенции хотя бы в одном височном часовом меридиане. Определяющим признаком II стадии является проминенция в височном горизонтальном меридиане. Если ее нет, то стадия отека ДЗН определяется, как I, а если проминенция затрагивает все височные меридианы, то стадия отека оценивается как II. Однако в 2-х клинических наблюдениях у двоих космонавтов в соседних часовых меридианах проминенция была меньше, чем в горизонтальном височном меридиане. Так, во 2-м клиническом наблюдении на левом глазу в 15-градусном нижне-височном часовом меридиане проминенция определена в 7.5%, а в 5-м клиническом наблюдении на правом глазу в 15-градусном верхне-височном часовом меридиане – 2.7%. При визуальном осмотре фундус-фотографий и ОКТ-изображений во втором клиническом наблюдении в нижне-височном часовом меридиане определялась небольшая проминенция по сравнению с окружающей сетчаткой (рис. 1). Напротив, в 5-м клиническом наблюдении в верхне-височном и горизонтальном височном часовых меридианах визуально проминенция не определяется, что указывает на I стадию отека ДЗН, однако данные измерений толщины сетчатки и головки зрительного нерва, представленные в табл. 1, свидетельствуют о наличии небольшой проминенции по сравнению с окружающей сетчаткой (рис. 2). Поэтому, на основании наличия величины проминенции меньше 10%, эти представленные клинические наблюдения трактовали как субклинический отек II стадии.
Рис. 1.
II субклиническая стадия отека ДЗН. Клиническое наблюдение 2. А – HRA- и ОКТ-изображения сканирования горизонтального височного меридиана. Вертикальные линии указывают на места определения толщины сетчатки и ДЗН. Толщина сетчатки вне границ ДЗН – 279 мкм, максимальная толщина ДЗН в его границах – 324 мкм. Проминенция – 16.1%. Б – HRA- и ОКТ-изображения сканирования нижне-височного меридиана. Минимальная толщина сетчатки вне границ ДЗН – 279 мкм, максимальная толщина ДЗН в его границах – 300 мкм. Проминенция – 7.5%.
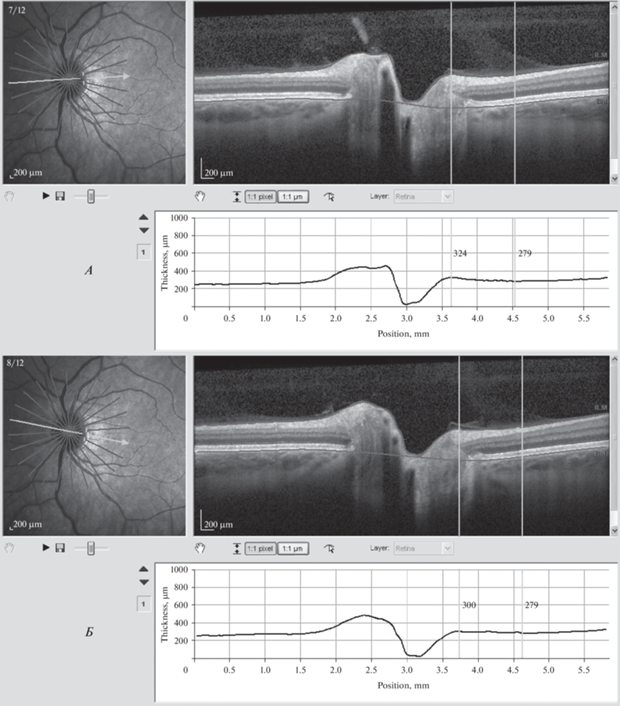
Рис. 2.
II субклиническая стадия отека диска ДЗН. Клиническое наблюдение 5. А – HRA- и ОКТ-изображения сканирования горизонтального височного меридиана. Вертикальные линии на ОКТ-изображении указывают на места определения толщины сетчатки и ДЗН. Толщина сетчатки вне границ ДЗН – 298 мкм, максимальная толщина ДЗН в его границах – 334 мкм. Проминенция – 12.1%. Б – HRA- и ОКТ-изображения сканирования верхне-височного меридиана. Минимальная толщина сетчатки вне границ ДЗН – 302 мкм, максимальная толщина ДЗН в его границах – 310 мкм. Проминенция – 2.7%.
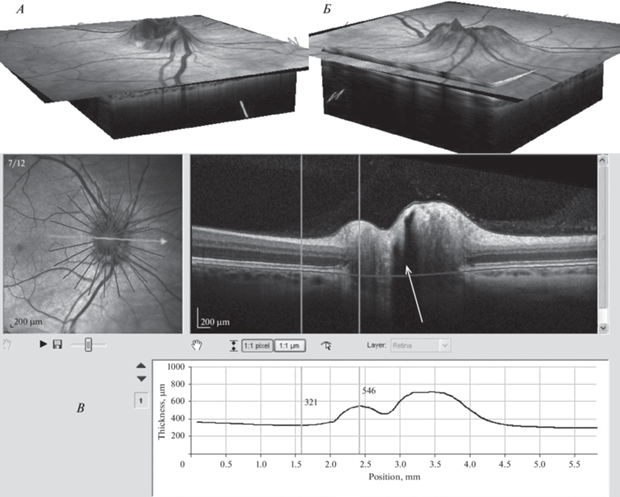
Истинная клинически выраженная II стадия отека ДЗН диагностирована только на двух глазах (8.3%) у одного космонавта (клиническое наблюдение № 1), где максимальная величина проминенции составляла на правом глазу 70.1%, а на левом – 40.1% в височном горизонтальном часовом меридиане (рис. 3).
Рис. 3.
Истинная клинически выраженная II стадия отека ДЗН. Клиническое наблюдение 1, правый глаз. А – 3D-изображение ДЗН с височной стороны. Б – 3D-изображение ДЗН с носовой стороны. В – HRA- и ОКТ-изображения сканирования горизонтального височного меридиана. Вертикальные линии на ОКТ-изображении указывают на места определения толщины сетчатки и ДЗН. Минимальная толщина сетчатки вне границ ДЗН – 321 мкм, максимальная толщина ДЗН в его границах – 546 мкм. Проминенция – 70.1%. Установлена клинически выраженная II стадия отека ДЗН. Белой стрелкой на ОКТ-изображении указано на местоположение субпапиллярного пространства.
Сравнение средних значений максимальной толщины головки зрительного нерва (ГЗН) и минимальной толщины перипапиллярной сетчатки, а также их процентное соотношение в зависимости от стадии состояния ДЗН приведены в табл. 2. Несмотря на небольшое количество наблюдений, значения максимальной толщины ГЗН и величина проминенции при истинной II стадии отека ДЗН (табл. 1) по горизонтальному часовому меридиану значительно отличаются (р < 0.01) от этих значений при I и 0 стадии состояния ДЗН, также как и при II субклинической стадии (р < < 0.05). Это объяснимо, поскольку определяющим меридианом для установления 0, I и II стадии является горизонтальный часовой меридиан. В других верхних и нижних височных часовых меридианах достоверные различия в этих значениях имеются только для 0 и I стадии, где 0 стадия – это физиологически здоровое состояние ДЗН, и наличие проминенции может быть только в носовом, верхне- и нижневисочном меридианах. Определяющим для I и последующих стадий отека ДЗН является горизонтальный часовой меридиан, где отсутствие проминенции является признаком I стадии отека ДЗН, наличие ее больше 10% – признаком II стадии отека ДЗН.
Таблица 2.
Средние значения максимальной толщины ГЗН и минимальной толщины перипапиллярной сетчатки и их процентное отношение в зависимости от стадий состояния ДЗН российских космонавтов в космическом полете на МКС
| Стадия | Верхние височные часовые меридианы | Горизонтальный меридиан | Нижние височные часовые меридианы | |||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| 45° | % | 30° | % | 15° | % | 0° | % | 15° | % | 30° | % | 45° | % | |
| 0 (n = 11) |
224–381/ 336 ± 59.6 |
0.3–41 11.1 ± 8.1 |
265–337 293 ± 39.7 |
–12.5–9.0 0.1 ± 6.2 | 243–311 271 ± 27.1 |
–18.7–0.3 –5.1 ± 8.3 |
175–312 259 ± 47.3 |
–23.6–0.6 –5.7 ± 10.1 |
230–316 276 ± 31.5 |
–15.9–4.4 –3.8 ± 7.0 |
266–349 301 ± 34.6 |
–7.0–10.0 2.2 ± 5.6 |
280–369 333 ± 38.1 |
–11.1–27.7 8.7 ± 9.6 |
| I (n = 7) |
348–446/ 372 ± 26.3 |
12.9–49.7 23.8 ± 12.2 | 348–446 372 ± 26.3 |
4.8–20.1 11.2 ± 4.8 | 247–326 282 ± 20.7 |
–11.9–5.2 –2.3 ± 6.2 |
245–332 274 ± 22.6 |
–15.0–7.4 –4.7 ± 7.6 |
245–342 290 ± 29.9 |
–10.7–12.5 –0.9 ± 7.7 |
299–357 330 ± 15.7 |
7.5–18.2 12.9 ± 4.2 |
335–709 380 ± 19.0 |
10.9–44.5 29.1 ± 10.4 |
| t/p* | 1.8 p > 0.05 |
2.7 р < 0.05 |
5.3 p < 0.001 |
4.1 p < 0.01 |
0.9 p > 0.05 |
0.3 p > 0.05 |
0.9 p > 0.05 |
0.3 p > 0.05 |
1.0 p > 0.05 |
0.8 p > 0.05 |
2.4 p < 0.05 |
4.3 p < 0.001 |
3.4 p < 0.001 |
4.3 p < 0.001 |
| II (n = 2) |
430–442/ 436 ± 3.5 |
41–43 42 ± 1.4 |
355–369 362 ± 4.0 |
18–29 23.5 ± 7.7 |
310–344 327 ± 9.8 |
2.7–23.7 13.2 ± 4.8 |
324–334 329 ± 7.1 |
12.1–16.1 14.1 ± 2.8 |
300–343 321 ± 21.5 |
7.5–15.9 11.7 ± 5.9 |
309–374 342 ± 32.6 | 10.4–23.4 16.9 ± 9.2 |
355–414 385 ± 29.5 |
21.2–36.6 28.9 ± 10.9 |
| t/p** | 2.5 p < 0.05 |
2.0 p > 0.05 |
0.4 p > 0.05 |
2.9 p < 0.05 |
2.1 p > 0.05 |
2.4 p < 0.05 |
2.5 p < 0.05 |
3.3 p < 0.05 |
1.0 p > 0.05 |
2.1 p > 0.05 |
0.6 p > 0.05 |
1 p > 0.05 |
0.2 p > 0.05 |
0 p > 0.05 |
Результаты измерений минимальной толщины нейроретинального пояска представлены в табл. 3. Следует обратить внимание, что самое большое значение в горизонтальном часовом меридиане в 518 мкм отмечено в 1-м клиническом наблюдении, где на правом глазу диагностирован самый большой отек ДЗН. На левом глазу это значение определено в 437 мкм. При клинически здоровом состоянии ДЗН (0 стадия) значения колебались от 163 до 271 мкм, при I стадии отека ДЗН – от 211 до 274 мкм, а при II субклинической стадии – 245 и 273 мкм. Анализ результатов показывает, что по показателю минимальной толщины нейроретинального пояска диагностировать наличие отека ДЗН можно только при клинически выраженной степени отека, когда уже визуально диагностика его не представляет сложностей. При начальной степени дифференцировать состояние ДЗН от 0 стадии до II субклинической стадии отека диска не представляется возможным из-за больших разбросов значений минимальной толщины нейроретинального пояска.
Таблица 3.
Значения минимальной толщины нейроретинального пояска в сравнении со стадией состояния ДЗН на глазах российских космонавтов в космическом полете (выражено в микрометрах)
| № | Глаза | Стадия | Верхние височные часовые меридианы | Горизонтальный меридиан | Нижние височные часовые меридианы | ||||
|---|---|---|---|---|---|---|---|---|---|
| 45 | 30 | 15 | 0 | 15 | 30 | 45 | |||
| 1 | OD | II | 662 | 611 | 578 | 518 | 473 | 508 | 479 |
| OS | II | 555 | 499 | 479 | 437 | 491 | 497 | 510 | |
| 2 | OD | I (285°) | 338 | 310 | 258 | 237 | 267 | 280 | 320 |
| OS | II –с/кл.* | 417 | 356 | 300 | 273 | 251 | 287 | 337 | |
| 3 | OD | I (285°)** | 430 | 363 | 307 | 274 | 286 | 316 | 420 |
| OS | I (300°) | 372 | 317 | 257 | 252 | 284 | 353 | 395 | |
| 4 | OD | 0 | 287 | 271 | 240 | 271 | 284 | 343 | 358 |
| OS | 0 | 325 | 306 | 277 | 269 | 292 | 316 | 316 | |
| 5 | OD | II –с/кл. | 285 | 296 | 241 | 245 | 356 | 339 | 396 |
| OS | I (315°) | 360 | 265 | 261 | 232 | 308 | 323 | 372 | |
| 6 | OD | 0 | 352 | 319 | 267 | 266 | 270 | 266 | 330 |
| OS | 0 | 360 | 311 | 299 | 237 | 223 | 285 | 276 | |
| 7 | OD | 0*** | – | – | – | – | – | – | – |
| OS | 0*** | – | – | – | – | – | – | – | |
| 8 | OD | I (285°) | 346 | 293 | 246 | 211 | 223 | 269 | 297 |
| OS | 0 | 242 | 236 | 238 | 223 | 225 | 222 | 228 | |
| 9 | OD | 0 | 331 | 282 | 255 | 258 | 236 | 278 | 315 |
| OS | 0 | 246 | 238 | 180 | 163 | 184 | 259 | 303 | |
| 10 | OD | 0 | 280 | 240 | 211 | 189 | 211 | 265 | 290 |
| OS | 0 | 338 | 274 | 235 | 217 | 207 | 227 | 248 | |
| 11 | OD | I (285°) | 347 | 294 | 232 | 216 | 231 | 265 | 305 |
| OS | 0 | 308 | 250 | 217 | 211 | 233 | 270 | 310 | |
| 12 | OD | I (285°) | 373 | 299 | 239 | 239 | 254 | 318 | 338 |
| OS | 0 | 360 | 292 | 259 | 240 | 298 | 261 | 326 | |
Примечание: OD – правый глаз. OS – левый глаз. II –с/кл. – II субклиническая стадия отека ДЗН. ** – протяженность проминенции по часовым меридианам при I стадии отека ДЗН отражена в градусах. *** – ОКТ-изображений недостаточно для анализа. По HRA-изображениям диагностировано физиологически здоровое состояние ДЗН, соответствующее 0 стадии по шкале Frisen.
ОБСУЖДЕНИЕ РЕЗУЛЬТАТОВ
Отек ДЗН клинически выражается в расширении вен диска, отсутствия венозной пульсации, нечеткости края диска, проминенции (возвышении) ДЗН над поверхностью сетчатки. При тяжелой степени могут быть кровоизлияния в области диска и окружающей его сетчатки, ишемические экссудаты в виде “ватных” пятен в области диска, помутнение отечного слоя нервных волокон сетчатки. Отек ДЗН диагностируется обычно при помощи офтальмоскопа, а также путем применения более сложных специальных методов исследования, таких как ультразвуковое исследование глаза, компьютерная томография и магнитно-резонансная томография орбит. Доступный и общепринятый метод исследования в практике офтальмолога – осмотр глазного дна путем прямой и обратной офтальмоскопии, позволяет довольно легко диагностировать клинически выраженный отек ДЗН, особенно при средней или тяжелой его степени [4, 5].
Помимо деления на легкую (начальную), среднюю и тяжелую степень в мировой практике используется общеизвестная классификация L. Frisen [6, 7]. При легкой степени отека диска отличия 0, I и II стадий этой классификации касаются оценки проминенции в височной стороне ДЗН. При отсутствии проминенции в височной стороне состояние ДЗН оценивается как 0 стадия и принимается за физиологически здоровое состояние. Несмотря на четкие критерии оценки стадийности легкой степени отека ДЗН, нередко субъективно трудно определить наличие проминенции ДЗН при офтальмоскопии или на фундус-изображениях глазного дна [8].
Оптическая когерентная томография (ОКТ) – это сравнительно недавно разработанный метод исследования, который стал стандартом в офтальмологии для получения изображений поперечного сечения сетчатки и области ДЗН. Визуализация этих структур глаза с помощью ОКТ достигается путем цифрового компилирования изображений, где информация извлекается из временных задержек отраженных сигналов путем низкокогерентной интерферометрии, формируя изображение на порядок с более высоким разрешением, чем ультразвуковое В-сканирование. Это позволяет получать четкие изображения всех слоев сетчатки, хориоидеи и ДЗН, производить по ним квантитативные морфометрические измерения [9].
При проведении сравнительной оценки отека ДЗН было установлено, что при отеке более легкой степени результаты ОКТ больше сопоставимы с изменениями ДЗН на цифровых фундус-изображениях, тогда как при тяжелой степени алгоритмы определения толщины слоя нервных волокон сетчатки, в отличие от общей толщины сетчатки, часто не соответствуют действительной картине отека [10].
По всей вероятности, связано это с тем, что в начальных стадиях отека ДЗН при еще его легкой степени отек затрагивает пока только нервные волокна зрительного нерва и отчасти перипапиллярной сетчатки. Повышенное внутричерепное давление в канале зрительного нерва с одной стороны, пониженное внутриглазное давление, наблюдающееся в течение всего КП, а также возможно по ряду других причин, приводит к нарушению аксонального транспорта в волокнах зрительного нерва, что может привести к отеку нервных волокон [6, 11, 12]. По мере дальнейшего прогрессирования патологических изменений отечные нервные волокна смешаются внутрь глаза так, что на ОКТ-изображениях в области головки зрительного нерва визуализируются гипорефлективное субпапиллярное пространство, заполненное жидкостью [13]. Это пространство целиком хорошо видно на рис. 3.8 , представленное в статье S. Aumann et al. (Optical Coherence Tomography (OCT): Principle and Technical Realization), где ОКТ-изображение отека головки зрительного нерва получено с использованием томографа Spectralis [9]. В нашем клиническом наблюдении № 1, где на правом глазу диагностирован самый большой отек ДЗН, часть этого пространства в области головки зрительного нерва указано стрелкой на рис. 3. Напротив, на рис. 4 клинического наблюдения 6, где на левом глазу определено физиологически здоровое состояние ДЗН, место субпапиллярного пространства заполнено нервными волокнами.
Рис. 4.
Физиологически здоровое состояние ДЗН левого глаза российского космонавта в космическом полете. Белой линией указано местоположение минимальной толщины нейроретинального пояска. Клиническое наблюдение 9.

Субпапиллярная жидкость в отечной головке зрительного нерва, постепенно накапливаясь, приводит к дальнейшему давлению и смещению нервных волокон внутрь глаза. Возникновение субпапиллярной жидкости можно объяснить по аналогии с кистозным макулярным отеком, где в патогенезе накопления субретинальной жидкости играют роль интерстициальный обмен жидкости между венозными капиллярами и межаксональной (межклеточной) микроглией, управляемый клетками Мюллера, что в некоторых отношениях сравнимо с тем же обменом в паренхиме мозга, которым управляют астроциты [14]. И также при тяжелой степени отека повышенное тканевое и венозное давление, вызванное венозным застоем в зрительном нерве, может привести к просачиванию жидкости из расширенных перипапиллярных капилляров. Однако ряд авторов помимо сосудистых перипапиллярных сплетений считают источником жидкости аксоплазму отечных нервных волокон, в частности ее ретроградный поток [5, 13, 15–17]. Не исключена роль в патогенезе отека ДЗН глимфатической системы путем накопления интерстициальной жидкости из цитоплазмы микроглиальных клеток и астроцитов, окружающих нервные волокна в зрительном нерве, которые обеспечивают нейронам трофическую, защитную и секреторную функции [18–20].
Следовательно, отек ДЗН в КП в начальных его проявлениях обусловлен, прежде всего, отеком нервных волокон, и по мере его прогрессирования происходит накопление субпапиллярной жидкости в головке зрительного нерва.
Для определения толщины и объема ГЗН и перипапиллярной сетчатки заложен алгоритм в программу ОКТ-прибора Spectralis. Ранее мы проводили это исследование на 10 космонавтах (20 клинических наблюдений), где было установлено, что уже при легкой степени с большой вероятностью можно квантитативно диагностировать отек ДЗН, но невозможно его классифицировать по стадиям по шкале Frisen [1]. Поэтому в новом методе, представленном в настоящей работе, мы приводим результаты исследований 12 космонавтов, где на HRA- и ОКТ-изображениях с помощью функции Display и прилагаемых в программе вычислительных функций смогли определить толщину головки зрительного нерва и окружающей его сетчатки по часовым меридианам, что позволило достаточно точно диагностировать и классифицировать отек ДЗН по стадиям шкалы Frisen. Эта квантитативная классификация также позволяет количественно оценивать изменения состояния ДЗН при динамическом наблюдении. Одно из отличий второй версии ОКТ-прибора Spectralis II от первой версии позволит производить вычисления толщины ГЗН по 24 часовым меридианам, что увеличит точность измерений и полученных результатов.
Таким образом, субпапиллярная жидкость вместе с отечными нервными волокнами зрительного нерва и перипапиллярной сетчатки являются субстратом отека ДЗН в развитых его стадиях развития. Дальнейшее увеличение объема субпапиллярной жидкости влечет за собой еще большее сдавление и смещение нервных волокон зрительного нерва и окружающей его сетчатки внутрь глаза так, что ГЗН приобретает вид “шляпки гриба” с исчезновением, по мере развития отека, физиологической экскавации (рис. 3). По-видимому, длительное сдавление нервных волокон изнутри со стороны субпапиллярного пространства и с другой стороны сдерживающая компрессия стекловидного тела может быть причиной развития более тяжелых изменений в области ГЗН. Так, в клиническом наблюдении 1 на одном глазу была диагностирована единичная хориоретинальная складка и 2 локальных снижения толщины слоя нервных волокон сетчатки до 19 мкм, что на 25 мкм было меньше нормы (Макаров И.А., Богомолов В.В., Воронков Ю.И., Аникеев Д.А. Способ диагностики отека диска зрительного нерва. Патент РФ 2 757 584 C1. 2021). По-видимому, такое высокое значение проминенции (в 1.7 раза больше толщины окружающей перипапиллярной сетчатки) явилось причиной развития нейродегенеративных субатрофических изменений.
Поэтому эту стадию отека мы классифицировали как III стадию, которая помимо самого отека характеризуется еще и нейродегенеративными изменениями, диагностируемые путем оценки толщины слоя нервных волокон перипапиллярной сетчатки с помощью анализа RNFL протоколов.
ВЫВОДЫ
1. Разработан квантитативный метод оценки состояния ДЗН и стадии отека ДЗН на ОКТ-изображениях путем определения толщины ДЗН и окружающей его сетчатки по часовым меридианам. Квантитативная классификация отека ДЗН позволяет количественно оценивать изменения состояния ДЗН при динамическом наблюдении.
2. С помощью этого метода из 12 обследуемых космонавтов физиологически здоровое состояние ДЗН в КП установлено на 13 глазах (54.2%). I стадия отека ДЗН диагностирована на 7 глазах (29.2%). Субклиническая II стадия определена на двух глазах двух космонавтов (8.3%). Клинически выраженный отек ДЗН II–III стадии диагностирован на двух глазах (8.3%) у одного космонавта.
3. Отек ДЗН, в котором зарегистрировано снижение толщины слоя нервных волокон сетчатки ниже нормы, установленном с помощью анализа RNFL протоколов, следует классифицировать как III стадию отека ДЗН.
4. Увеличение проминенции до 70% в височной стороне ДЗН при III стадии отека приводит к нейродегенерации волокон зрительного нерва в длительном КП.
5. Показатель минимальной толщины нейроретинального пояска позволяет диагностировать отек ДЗН при клинически выраженной степени отека (II и последующие стадии), когда визуальная диагностика его не представляет сложностей.
Этические нормы. Все исследования проведены в соответствии с принципами биомедицинской этики, сформулированными в Хельсинкской декларации 1964 г. и ее последующих обновлениях и одобрены локальным биоэтическим комитетом Института медико-биологических проблем РАН (Москва).
Информированное согласие. Каждый участник исследования представил добровольное письменное информированное согласие, подписанное им после разъяснения ему потенциальных рисков и преимуществ, а также характера предстоящего исследования.
Финансирование работы. Работа выполнена по теме “Проведение работ по медико-биологическому обеспечению летных испытаний МКС (МКС-МБУ)”.
Конфликт интересов. Авторы декларируют отсутствие явных и потенциальных конфликтов интересов, связанных с публикацией данной статьи.
Список литературы
Макаров И.А., Богомолов В.В., Воронков Ю.И. и др. ОКТ-диагностика отека зрительного нерва в космическом полете. Анализ толщины перипапиллярной сетчатки // Авиакосм. и экол. мед. 2021. Т. 55. № 4. С. 36. Makarov I.A., Bogomolov V.V., Voronkov Y.I. et al. [OCT-diagnostics of the ocular nerve edema in space flight: analysis of the peripapillary retinal thickness] // Aviakosm. Ecolog. Med. 2021. V. 55. № 4. P. 36.
Lee A.G., Mader T.H., Gibson C.R. et al. Spaceflight associated neuro-ocular syndrome (SANS) and the neuro-ophthalmologic effects of microgravity: a review and an update // NPJ Microgravity. 2020. V. 6. P. 7.
Patel N., Pass A., Mason S. et al. Optical coherence tomography analysis of the optic nerve head and surrounding structures in long-duration International space station astronauts // JAMA Ophthalmol. 2018. V. 136. № 2. P. 193.
Falavarjani K.G., Sanjari M.S. Detection of optic disc oedema using optical coherence tomography // Br. J. Ophthalmol. 2012. V. 96. № 10. P. 1355.
Hayreh S.S. Optic disc edema in raised intracranial pressure. Pathogenesis // Arch. Ophthalmol. 1977. V. 95. № 9. P. 1553.
Frisen L. Swelling of the optic nerve head: a staging scheme // J. Neurol. Neurosurg. Psych. 1982. V. 45. № 1. P. 13.
Smith A., Beare N.A., Musumba C.O. et al. New classification of acute papilledema in children with severe malaria // J. Pediatr. Neurol. 2009. V. 7. № 4. P. 381.
Макаров И.А., Даниличев С.Н. Отек зрительного нерва в космическом полете: патогенез, диагностика и мониторинг // Офтальмология. 2020. Т. 17. № 4. С. 752. Makarov I.A., Danilichev S.N. Papilledema in space flight: pathogenesis, diagnostics and monitoring // Ophthalmology in Russia. 2020. V. 17. № 4. P. 752.
Aumann S., Donner S., Focher J., Muller F. Optical coherence tomography (OCT): principle and technical realization. Ch. 3 / High resolution imaging in microscopy and ophthalmology: new frontiers in biomedical optics [Internet] // Ed. Bille J.F. Springer, 2019. https://doi.org/10.1007/978-3-030-16638-0_3
Scott C.J., Kardon R.H., Lee A.G. et al. Diagnosis and grading of papilledema in patients with raised intracranial pressure using optical coherence tomography vs clinical expert assessment using a clinical staging scale // Arch. Ophthalmol. 2010. V. 128. № 6. P. 705.
Liu K.C., Fleischman D., Lee A.G. et al. Current concepts of cerebrospinal fluid dynamics and the translaminar cribrosa pressure gradient: a paradigm of optic disk disease // Surv. Ophthalmol. 2020. V. 65. № 1. P. 48.
Wojcik P., Kini A., Othman B.A. et al. Spaceflight associated neuro-ocular syndrome // Curr. Opin. Neurol. 2020. V. 33. № 1. P. 62.
Savini G., Barboni P., Carbonelli M. et al. Optical coherence tomography for optic disc edema // Arch. Ophthalmol. 2011. V. 129. № 9. P. 1245.
Spaide R.F. Retinal vascular cystoid macular edema // Retina. 2016. V. 36. № 10. P. 1823.
Witschafter J.D., Rizzo F.J., Smiley B.C. Optic nerve axoplasm and papilledema // Surv. Ophthalmol. 1975. V. 20. № 1. P. 157.
Tso M.O., Hayreh S.S. Optic disc edema in raised intracranial pressure. IV. Axoplasmic transport in experimental papilledema // Arch. Ophthalmol. 1977. V. 95. № 8. P. 1458.
Van Staven G.P. Optic disc edema // Semin. Neurol. 2007. V. 27. № 3. P. 233.
Jessen N.A., Munk A.S.F., Lundgaard I., Nedergaard M. The glymphatic system: a beginner’s guide // Neurochem. Res. 2015. V. 40. № 12. P. 2583.
Thrane A.S., Thrane R.V., Nedergaard M. Drowning stars: reassessing the role of astrocytes in brain edema // Trends Neurosci. 2014. V. 37. № 11. P. 620.
Wostyn P., Winne F.D., Stern C. et al. Potential involvement of the ocular glymphatic system in optic disc edema in astronauts // Aerosp. Med. Hum. Perform. 2020. V. 91. № 12. P. 975.
Дополнительные материалы отсутствуют.
Инструменты
Физиология человека


