Успехи современной биологии, 2021, T. 141, № 2, стр. 118-127
Поражение сосудистого эндотелия как ведущий механизм системной патологии COVID-19
О. А. Гомазков *
Научно-исследовательский институт биомедицинской химии им. В.Н. Ореховича
Москва, Россия
* E-mail: oleg-gomazkov@yandex.ru
Поступила в редакцию 17.11.2020
После доработки 17.11.2020
Принята к публикации 17.11.2020
Аннотация
Представлен анализ молекулярных и патофизиологических механизмов COVID-19. В качестве мишени агрессивного воздействия коронавируса SARS-CoV-2 рассматривается эндотелий кровеносных сосудов – своеобразное “эндокринное дерево” легких и других органов, где сосредоточены важные физиологические процессы. Поскольку главной клеточной мишенью “рецепции” вируса оказывается фермент АПФ2, рассмотрение его роли становится основной линией изложения. Коронавирус блокирует активность АПФ2, как естественного генератора ангиотензиновых пептидов, нарушая баланс гемоваскулярного контроля. В нормальных условиях эту миссию выполняет комплекс АПФ/АПФ2 – ферментов, контролирующих синтез и физиологическую активность ангиотензиновых и кининовых пептидов в организме. Изменения соотношений ангиотензин-брадикининовой оси и цитокиновый стресс ассоциируются с дисфункцией эндотелия и множественными сосудистыми нарушениями. Впервые предложено понятие “ШТОРМ-2”, когда причиной тяжелой полиорганной патологии оказываются нарушения гемостаза, трансцеллюлярной диффузии, поддержания артериального давления.
ВВЕДЕНИЕ
В связи с чрезвычайно быстрым развитием событий, связанных с пандемией COVID-19, важной задачей является анализ патофизиологических и молекулярных аспектов заболевания, определяющих сложный комплекс негативных процессов.
Вспышка данной инфекции вызвана вариантом коронавируса группы SARS-CoV. Всемирная организация здравоохранения определила официальное название инфекции COVID-19 (Coronavirus disease 2019). Международный комитет по таксономии вирусов присвоил новому возбудителю официальное название SARS-CoV-2.
Наиболее характерное проявление патогенеза COVID-19 – острое повреждение легких с инвертированной реакцией иммунных систем. Вызываемый исходно вирусной атакой цитокиновый шторм демонстрирует клиническую картину провоспалительной этиологии с проявлениями гемодинамической нестабильности, дисфункции многих органов тела, неврологического диссонанса. Системные сосудистые поражения, в первую очередь легких, но также сердца, мозга, почек, эндокринных органов, кишечника и др., оказываются выраженными при различных формах этого заболевания.
Основной клеточной мишенью агрессии вируса служит ангиотензин-превращающий фермент второго типа (АПФ2, angiotensin-converting enzyme 2) – естественный биохимический фактор сосудистой регуляции. За счет очень высокого аффинитета коронавирус SARS-CoV-2 блокирует активность АПФ2, нарушая баланс цитоиммунного и гемоваскулярного контроля. В нормальных условиях эту миссию осуществляет комплекс родственных ферментов – АПФ и АПФ2, контролирующих синтез и физиологическую активность брадикинина и ангиотензинов. Специфическая акцепция коронавирусом фермента АПФ2 и, как следствие, превалирование его антипода АПФ выявляет диссонанс регуляции с дисфункцией клеток эндотелия и множественными нарушениями в системе гемостаза.
Второй аспект проблемы относится к роли эндотелия, монослоя клеток, выстилающих сосудистую поверхность. Поскольку основным местом локализации ферментов АПФ и АПФ2 в организме служит сосудистый эндотелий, поражение клеток легких и других органов составляет типичную картину системной патологии COVID-19. Нарушение эндотелия оказывается ключевым процессом в “разладе” управления гемостазом, тонусом сосудов, трансцеллюлярной диффузии, микроциркуляции, поддержания артериального давления. Дисбаланс биохимической оси АПФ/АПФ2 за счет усиления разрушительной активности ангиотензиновых пептидов ведет к пролонгации эффектов цитовоспаления, тромбогенеза, прогипертензивной активности.
На этом основании с учетом клинических материалов COVID-19, данных публикаций последнего периода предлагается термин ШТОРМ-2. Сущность его относится к манифестации множественных расстройств, когда клеточное воспаление сопровождается микротромбозами и геморрагией с явлениями внутрисосудистого свертывания крови и полиорганной дисфункции. Эта негативная картина характерна не только для поражения легких, где воздействие коронавируса оказывается первичным. При остром течении заболевания зафиксированы нарушения функций сердца, мозга, почек, эндокринной системы и др., выраженные в форме коагулопатии, диссеминированных микротромбозов.
Понятие ШТОРМ-2 подразумевает возможность применения особой стратегии фармакотерапии COVID-19, ключевой составляющей которой служит нормализация эндотелия и управления свертывающей системой крови, трансцеллюлярной диффузии, поддержания артериального давления с воздействием на соответствующие фармакологические мишени.
ПАНДЕМИЯ COVID-19: ДИССОНАНС ПАТОХИМИЧЕСКИХ ПРОЦЕССОВ
Сложность и многообразие проявлений коронавирусной болезни позволяет говорить о комплексе диссонансов патохимических процессов в организме.
Клинические исследования установили, что COVID-19 может протекать бессимптомно, либо иметь средние или тяжелые проявления, такие как: пневмония, дыхательная недостаточность, органная коагулопатия, неврологические расстройства. Показательны результаты рентгенографической и компьютерной томографии легких, когда при тяжелом течении болезни уже на ранних стадиях выявляются множественные очаговые изменения в сосудах.
Начальным этапом заражения служит проникновение коронавируса SARS-CoV-2 в клетки, содержащие мембраносвязанный белок АПФ2. Первичной, быстро достижимой мишенью оказываются альвеолярные клетки легких, что определяет развитие пневмонии. Иммунологические осложнения – активация макрофагов, приводящая к синдрому цитокинового шторма и острому респираторному дистресс-синдрому, являются типичными для пациентов COVID-19. Провоцирующие воспаление цитокины, включая фактор некроза опухоли TNF, интерферон-γ, интерлейкины IL-1, IL-6, IL-18 и др., секретируются в большом количестве.
Наиболее распространенным клиническим проявлением COVID-19 является двусторонняя пневмония – диффузное альвеолярное повреждение с выраженной микроангиопатией. У части больных развивается гиперкоагуляционный синдром, поражаются также другие органы и системы: сердце, мозг, почки, печень, желудочно-кишечный тракт, эндокринная и иммунная системы. У пациентов с выраженным течением COVID-19 развивается васкулярная эндотелиальная дисфункция, сопровождаемая внутриклеточной диффузией, коагулопатией и тромбозами (Tang et al., 2020).
Таким образом, клиническое развитие COVID-19 включает несколько фаз:
а) вирусную инфекцию и комплекс ответных гипериммунных, провоспалительных реакций в форме цитокинового шторма;
б) нарушение эндотелия сосудов легочной, коронарной, церебральной и других систем;
в) коагуляционные, тромботические осложнения в органной и диссеминированной формах;
г) неврологические расстройства непосредственного и отдаленного характера.
В соответствии с этим, терапия различных форм COVID-19 использует соответствующие средства сдерживания диссонанса и поддержания защитной тактики лечения.
АНГИОТЕНЗИН-ПРЕВРАЩАЮЩИЕ ФЕРМЕНТЫ – СИСТЕМА ФУНКЦИОНАЛЬНЫХ БЕЛКОВ, ПРИЧАСТНЫХ К ПАТОГЕНЕЗУ
Ангиотензин-превращающий фермент (АПФ) традиционно рассматривается как ведущий фактор ренин-ангиотензиновой системы, сопряженной с контролем заболеваний сердца и сосудов. К открытию этого фермента, исходно названного карбоксикатепсином, оказывается причастным Институт биологической и медицинской химии РАМН в Москве, когда в лаборатории академика В.Н. Ореховича среди ряда протеолитических белков была впервые выделена каталитическая единица со свойствами дипептидилкарбоксипептидазы и внесена в мировую номенклатуру ферментов как КФ 3.4.15.1. (Елисеева, Орехович, 1963). Наряду с этим, в этот список попадает исследованный Скегсом с соавт. гипертензин-конвертирующий энзим, получивший большую популярность как один из значимых регуляторов в кардиологии (Skeggs et al., 1956).
Роль ангиотензин-конвертазы, как специфической пептид-гидролазы, становится системной, когда было установлено, что она одновременно участвует в образовании прогипертензивного пептида ангиотензина II (АНГ-1-8) и в гидролизе его физиологического антипода – брадикинина, продукта калликреин-кининовой системы (Vane, 1969). Существенно для последующего изложения отметить, что иммунохимические исследования выявляли превалирующую локализацию АПФ на люминальной поверхности эндотелиальных клеток легких (Ryan et al., 1975). Медицинский аспект исследования АПФ подтверждается открытием сопряженных факторов регуляции крови и сосудистой системы (оксида азота, простагландинов, эндотелинов, простациклинов и др.), составляющих ныне комплексную систему тканевых биохимических процессов в норме и при различных заболеваниях.
Рассмотрение АПФ как кининазы II невозможно без его функционального “противника” – фермента калликреина, представителя калликреин-кининовой системы, также участвующей в контроле артериального давления. Последующие работы позволили говорить о целостной оси биохимических компонентов: АПФ → ангиотензин II → → рецепторы → физиологические эффекты и, как противовес: фактор Хагемана → калликреин → → кининоген → брадикинин, участвующие во множестве нормальных и патологических процессов в организме. В первую очередь, следует отметить связь этих систем с эндотелием легких в контроле гемоваскулярного равновесия (Гомазков, Комиссарова, 1976).
В 2000 году был открыт ангиотензин-превращающий фермент 2-го типа (АПФ2) (Donoghue et al., 2000; Tipnis et al., 2000). Было установлено, что каталитические домены АПФ2 и АПФ сходны и участвуют в процессинге различных, физиологически значимых фрагментов крупного полипептида ангиотензиногена или в гидролизе брадикинина. Однако, АПФ2 не может, в отличие от АПФ, гидролизовать брадикинин или нейротензин. Существенно также, что АПФ2 не ингибируется лизиноприлом или каптоприлом.
В представлении о новой форме – АПФ2, возникал пророческий вопрос: What’s new in the renin-angiotensin system? (Что нового в ренин-ангиотензиновой системе?) (Warner et al., 2004). История, действительно, делает резкий драматический поворот: нынешние исследования устанавливают роль АПФ2 в качестве одной из основных причин тяжелого острого респираторного синдрома SARS-CoV-2.
Принципиальным положением, которое определяет специфичность и масштабность инфекции COVID-19, оказывается совпадение химических структур, благодаря которому коронавирус SARS-CoV-2 обладает исключительной способностью связываться с АПФ2 в клетках “хозяина”. Уровень связывания SARS-CoV-2 с АПФ2 в 10–20 раз выше, чем аффинность в отношении АПФ2 предыдущего вирусного штамма – SARS-CoV. На этих основаниях АПФ2 был представлен как функциональный рецептор SARS-CoV-2 (Li et al., 2003). Новый вирус, благодаря особой структуре шипов, использует АПФ2 в качестве “троянского коня” для входа в клетку-хозяина. Это обстоятельство, с одной стороны, выделяет начальные этапы сложного заболевания, а с другой – определяет целевую направленность разработки специфических белков (вакцин) в качестве блокаторов вирусов (Tai et al., 2020).
АПФ2 поражается во многих органах человека, но альвеолярные эпителиальные клетки легких оказываются первичной мишенью SARS-CoV-2 (Zou et al., 2020). Патохимический анализ установил также локализацию АПФ2 у человека в эндотелии артериальных и венозных сосудов и в артериях гладких мышц практически всех органов. Связанные с вирусной “рецепцией” молекулы АПФ2 были обнаружены в слизистой оболочке носа, рта, желудка, кишечника и др. как первая ступень вирусной инвазии (Hamming et al., 2004). Эта информация о полиорганном распространении АПФ2 свидетельствует о возможности большого распространения инфекции и разнообразных манифестаций патологии COVID-19.
МОЛЕКУЛЯРНАЯ ОСЬ АПФ2/АПФ И МЕХАНИЗМ ЦИТОКИНОВОГО ШТОРМА
Присоединение гликопротеинового шипа SARS-CoV-2 к АПФ2 запускает процессы, которые приводят к гипервоспалению. Рассматриваются несколько молекулярных линий гиперпродукции воспалительных цитокинов и инициации цитокинового шторма.
Наряду с данными иммунохимического анализа, значимой оказывается идея, связанная с ролью самого АПФ2, основной “мишени” агрессии коронавируса. Особая роль АПФ и АПФ2 состоит в способности влиять на образование различных фрагментов ангиотензина I (АНГ1-10). Исходно функционально ось: AПФ2 → АНГ(1–7) → → рецeптор MasR противостоит оси: AПФ → → АНГ(1–8) → рецептор AT1R. Подавление коронавирусом рецептора АПФ2 ведет к нарушению соотношения, провоцирующего экспрессию провоспалительных факторов (рис. 1).
Рис. 1.
Соотношение биохимических осей АПФ и АПФ2 и дисбаланс АНГ(1–7), АНГ(1–8) и брадикинина. Функциональное противостояние и взаимодействия пептидов с рецепторами определяют протективные или патогенетические эффекты. Агрессивное взаимодействие коронавируса с ферментом АПФ2 нивелирует его защитную миссию, снижает за счет АПФ активность брадикинина и стимулирует гиперпродукцию АНГ(1–8), вызывая множественные нарушения васкулярного гомеостаза.
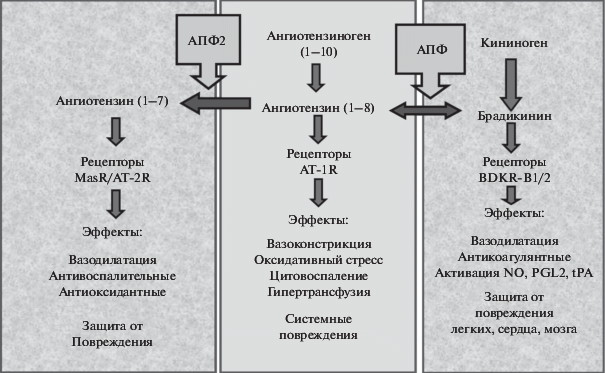
Новые данные свидетельствуют об особенной роли АНГ(1–7) и брадикинина как инициаторов провоспалительных реакций (Mahmudpour et al., 2020). Важной защитной функцией мембраносвязанного AПФ2 служит образование АНГ(1–7). Исходно АНГ(1–7) обладает противовоспалительной активностью за счет экспрессии сигнальных трансдукторных и транскрипционных белков NF-κB, MAPK и ERK 1/2. Эффекты AНГ(1–7) реализуются при взаимодействии с рецепторами MasR в эпителии легких и гладких мышцах бронхов, противодействуя развитию воспалительных процессов (Santos et al., 2018).
Однако подавление коронавирусом фермента АПФ2 может сопровождаться нивелированием этих функций. Снижение образования пептида AНГ(1–7) приводит к стимулированию цитокинов и развитию воспалительных ответов (Gheblawi et al., 2020).
История противостояний имеет продолжение при рассмотрении компонентов калликреин-кининовой системы. Диссонанс, вызываемый при блокировании коронавирусом АПФ2, выводит на первый план повышение экспрессии АПФ, в данном случае – кининазы II. В результате отмечается снижение позитивных клеточных эффектов брадикинина и, напротив, повышение уровня [des-Arg9] брадикинина, известного как провоспалительный агент легочного эпителия. Результатом кининовой цитотоксичности становится массированная активность нейтрофилов и усиление негативных явлений, ассоциируемых с тяжелой формой COVID-19 (van de Veerdonk et al., 2020). Кининовый рецептор BKB1R, будучи активированным цитокинами типа IL-1B и TNF-α, оказывается одним из компонентов провоспалительного клеточного процесса. Имеются данные, что применение блокатора рецептора может быть использовано для терапии острого респираторного дистесс-синдрома (Barth et al., 2012; Qadri, Bader, 2018).
СОСУДИСТЫЙ ЭНДОТЕЛИЙ – МИШЕНЬ СИСТЕМНОГО ПОРАЖЕНИЯ
Эндотелий как эндокринное дерево, или “маэстро кровообращения”
В 1970–1980-х гг. минувшего столетия популярной была концепция метаболической, или биотрансформирующей функции легких, где на переходе от венозной к артериальной крови происходит активный синтез или деградация важнейших биохимических субстанций. Согласно материалам того времени, биотрансформации подвергаются гуморальные медиаторы: адреналин, оксид азота, полипептиды ангиотензины I и II, брадикинин, эндотелин, простагландины Е1 и Е2, циклические нуклеотиды цАМФ и цГМФ, простациклины и др. Легкие выполняют роль функционального фильтра, который определяет количественный и качественный, а по сути, регулирующий состав биохимических компонентов всей системы гемодинамики (Дубилей и др., 1987).
Второй аспект этой концепции относился к выделению роли эндотелия как “эндокринного дерева”, или “маэстро кровообращения”, по характеристике Нобелевского лауреата Дж. Вейна (Vane, 2001). По нынешним представлениям эндотелий не только регулирует эндотелий-зависимую вазодилатацию, но также активно подавляет тромбоз, сосудистое воспаление и гипертрофию. Здоровый эндотелий проявляет вазодилататорный фенотип за счет высокой активности факторов релаксации – оксида азота (NO) и простациклина (PGI2), низкого уровня реактивных форм кислорода (ROS) и мочевой кислоты. Антикоагулянтная активность включает низкие уровни ингибитора активатора плазминогена-1 (PAI-1), фактора свертывания крови фон Виллебранда (vWF) и P-селектина. В качестве регуляторов клеточного воспаления клетки эндотелия секретируют молекулы адгезии сосудистых клеток (sVCAM), межклеточной адгезии (sICAM), E-селектина, С-реактивного белка, TNF-α и IL-6.
При дисфункции эндотелия в ответ на экспрессию провоспалительных цитокинов эндотелиальные клетки секретируют факторы TNF-α и PAF, которые стимулирует агрегацию тромбоцитов и адгезию нейтрофилов. Также активируются многочисленные провоспалительные продукты, включая цитокины (IL-1, TNF-α), хемокины (IL-8, MCP-1) и молекулы адгезии (ICAM-1, VCAM-1, E-selectin), которые служат сигналами для рекрутирования лейкоцитов к участкам повреждения. Нарушения эндотелия, затрагивающие гемодинамику в целом или отдельных органов, оказываются причиной многих заболеваний (Гомазков, 2000; Rajendran et al., 2013).
В третьем аспекте концепции рассматриваются сопряженные с эндотелием регуляторы тромбогенеза и тонуса сосудистой стенки. Поскольку ангиотензин-превращающий фермент (АПФ) находит свое “пристанище” в эндотелиальных кавеолах, была описана связка ренин-ангиотензиновой (ангиотензины I и II) и калликреин-кининовой (брадикинин, “система фактора Хагемана”) компонентов гемоваскулярного гомеостаза – подвижного соотношения реологической компоненты, тонуса сосудистой стенки и влияния ингибиторов ферментов (Гомазков, Трапезникова, 1978; Kalinina et al., 1997).
Эндотелиальная дисфункция как продолжение цитокинового шторма
Симптомы, которые манифестируются при инфекции COVID-19: высокое артериальное давление, тромбоэмболия, заболевания почек, неврологические расстройства, диабет – указывают на то, что вирус использует в качестве мишени эндотелий, одну из важнейших тканевых систем организма. В статье Сарду с соавт., посвященной анализу множественных органных нарушений, ставится ключевой вопрос: “Is Covid-19 an endothelial disease? (Является ли Covid-19 эндотелиальным заболеванием?)" (Sardu et al., 2020). Можно определить в качестве исходной позиции, что вирусная атака SARS-CoV-2 провоцирует гиперактивацию цитокинов и хемокинов. Отмечается определенная последовательность иммунной защиты, которая, впрочем, приобретает форму стохастического возмущения, когда протективная миссия совмещается с избыточной экспрессией и уничтожением самих ликвидаторов (Shimabukuro-Vornhagen et al., 2018; Ye et al., 2020).
Следствием быстрой репликации вируса и провоспалительного ответа цитокинов становится стимулирование апоптоза с повреждением микрососудов и клеточных барьеров с развитием альвеолярного отека и легочной и системной гипоксией. Таким образом, индуцирующие друг друга цепочки иммунных реакций, нарушающие последовательность и адекватность процессов, играют первичную роль в патогенезе острого респираторного синдрома COVID-19 (Merad, Martin, 2020; Mcgonagle et al., 2020).
Патогенез вступает в критическую фазу, когда развиваются расстройства, связанные с нарушениями сосудистого эндотелия. Активация эндотелия происходит первоначально в рамках микроциркуляции, включая микротромбы и капиллярные кровоизлияния. Клинические данные свидетельствуют, что вызванная цитокинами дисфункция, особенно на второй стадии заболевания, имеет полиорганное продолжение: артериальная гипертензия, поражения миокарда, диабет, неврологические осложнения, которые отвечают принципу генерализованного расстройства (Pearce et al., 2020). Нарушение антитромботической эндотелиальной поверхности, наряду с ослаблением фибринолиза, влияет на развитие общего и диссеминированного тромбогенеза (Marchandot et al., 2020). Клинические маркеры, такие как D-димер, продукт деградации фибрина, предсказывают негативный характер патологии, отражая диссонанс биохимических каскадов и стимулирование коагулопатии.
СЕМЕЙСТВО АНГИОТЕНЗИНОВ И БРАДИКИНИН. НАРУШЕНИЕ РАВНОВЕСИЯ КАК ПРИЧИНА ПОЛИОРГАННОЙ ПАТОЛОГИИ COVID-19
При рассмотрении патобиохимических механизмов COVID-19 особое внимание привлекает диссонанс биохимических осей регуляции гемоваскулярного гомеостаза. В нормальных условиях равновесие (точнее, функциональный гомеокинез) осуществляется в рамках противостояния AПФ → АНГ(1–8) → рецептор AT1R//AПФ2 → → АНГ(1–7) → рецeптор MasR. Принято считать, что АНГ(1–8), продукт гидролиза АПФ, является одним из основных факторов, вызывающих эндотелиальную дисфункцию. Тому подтверждение – комплекс реакций, ведущих к повреждению: окислительный стресс, провоспалительная и протромботическая активность, вазоконстрикция, изменение проницаемости сосудов (Williams et al., 1995; Victorino et al., 2002). Для АНГ (1–8) характерны также долговременные эффекты, включающие гипертрофию миокарда, васкулярное ремоделирование, почечный фиброз.
В отличие от первого фермента – АПФ – биохимическая ось АПФ2 → AНГ(1–7) → Mas1R служит защите в форме антивоспалительного и антитромботического механизмов. Позитивная роль АНГ(1–7) реализуется через Mas-рецепторы пластинок, активация которых увеличивает выработку NO и усиливает антиагрегационные свойства. Ориентация на рецепторы сосудистого эндотелия и факторы крови в противостоянии систем ангиотензинов и кининов служит поддержанию гемоваскулярного баланса и снижению рисков сосудистых эксцессов (Fang, Schmaier, 2020).
Агрессивное подавление коронавирусом АПФ2 меняет картину противостояния АПФ/АПФ2 в сторону превалирования эффектов АНГ(1–8) и потенцирования патогенеза. Таким образом, интрига, связанная с COVID-19, заключается в нивелировании роли АПФ2 и усилении негативной активности продуктов АПФ. Существенно в этом плане, что уровень АНГ(1–8), продукта, “раскрепощенного” АПФ, был заметно повышен в крови больных COVID-19 и линейно связан со степенью повреждения легких (Liu et al., 2020). Такой вывод имеет значение для понимания стратегии использования средств лечения COVID-19. Современная фармакология располагает комплексом веществ-блокаторов соответствующих рецепторов брадикинина и ангиотензинов.
Вердечия с соавт. (Verdecchia et al., 2020) считают, что подавление AПФ2, вызванное вирусной инфекцией, может быть особенно неблагоприятным у пациентов с исходным (возрастным) дефицитом AПФ2, усиливая нарушение регуляции между негативной осью AПФ → АНГ(1–8) → рецептор AT1R/2R и условно протективной AПФ2 → → АНГ(1–7) → рецептор MasR. Изменения будут способствовать прогрессированию воспалительных и тромботических процессов, вызванных местной гиперактивностью АНГ(1–8), которому не противостоит АНГ(1–7). В качестве дополнительного аргумента приводятся клинические наблюдения, указывающие, что ингибиторы АПФ или антагонисты BK-рецепторов, используемые обычно для терапии и профилактики гипертонии, ассоциируются теперь с пониженной тяжестью заболевания и тенденцией к низким уровням IL-6 с увеличенным количеством циркулирующих иммунных CD3/CD4/Т-клеток (Xiao et al., 2020).
Третьим компонентом регуляции биохимических осей АПФ/АПФ2 оказывается брадикинин как фактор гуморальной калликреин-кининовой системы с вовлечением в эту схему фактора Хагемана. АПФ, как “ключ на два поворота”, не только участвует в образовании прогипертензивного АНГ(1–8), но также, как кининаза II, гидролизует брадикинин и ограничивает его функции (Гомазков, Комиссарова, 1976). Физиологические эффекты кининов опосредуются через рецепторы BК1R и BК2R в эндотелии сосудов и гладкомышечных клетках. Новые данные свидетельствуют, что брадикинин, взаимодействуя с этими рецепторами, влияет на проницаемость сосудов и клеточное воспаление, провоцируя экспрессию цитокинов IL-1, IL-2, IL-6, IL-8 и TNF-α. Также было установлено, что брадикинин стимулировал в альвеолярных клетках высвобождение провоспалительных цитокинов – нейтрофилов и хемотаксических моноцитов (Koyama et al., 1998).
Предыдущие работы добавляют факты, свидетельствующие о роли калликреин-кининовой системы в патогенезе легочной инфекции. У пациентов с острым респираторным дистрессом в бронхоальвеолярном лаваже повышено содержание активированного фактора Хагемана (XIIa), прекалликреина и высокомолекулярного кининогена (McGuire et al., 1982). В контексте анализа патогенеза COVID-19 было высказано предположение, что ангионевротический отек легких при инфекции связан с активацией кининовых рецепторов B1R и B2R. При фармакологической оценке блокирование рецепторов B2R и ингибирование активности калликреина могут иметь смягчающий эффект в ранний период заболевания COVID-19 и влиять на развитие острого респираторного синдрома (van de Veerdonk et al., 2020; Kreutz et al., 2020). Таким образом, дизрегуляция, вызываемая высокой активностью кининов, присутствует уже на ранних стадиях вирусной атаки при патологии COVID-19. Блокада коронавирусом фермента ACE2 становится прецедентом, стимулирующим механизм повреждающего действия брадикинина.
ШТОРМ-2 КАК ВТОРАЯ СТАДИЯ ПАТОГЕНЕЗА COVID-19
Наряду с первичной драматической атакой вируса на систему легких наиболее вероятным сценарием патогенеза COVID-19 оказывается повреждение эндотелиальных клеток легких и других органов. Вызываемый коронавирусом цитокиновый шторм рассматривается как особый клинический синдром деструктивной провоспалительной этиологии с проявлениями гемодинамической нестабильности, полиорганной дисфункции, неврологического диссонанса. Нарушенное взаимодействие между эндотелиальными и иммунными клетками может играть основную роль как в начальные периоды заболевания, особенно в тяжелых случаях, так и на поздних стадиях.
На этом фоне значимым видится механизм разрушительной роли коронавируса, который использует в качестве мишени АПФ2 и нивелирует нормальный функциональный баланс систем оси АПФ/АПФ2. Блокада АПФ2 и изменение соотношения в ангиотензин-брадикининовой связке служит объяснением поражений многих органов.
Суммируя данные клинических и экспериментальных исследований, можно выделить несколько позиций.
• Особенностью патологии COVID-19, в отличие от предыдущих форм острых респираторных поражений, оказывается генерализованное расстройство гемоваскулярного контроля. Сосудистый механизм поражения включает дисбаланс с превалированием воспалительных, оксидативных, вазоконстрикторных реакций. Эти процессы ведут к изменению проницаемости, тонуса сосудов и соотношения тромбиновой и плазминовой систем крови. Комплекс этих реакций оказывается причиной поражения многих органов.
• Основным в рассмотрении патогенеза COVID-19 оказывается расстройство биохимической оси ренин-ангиотензиновой и калликреин-кининовой систем. Дисбаланс за счет усиления активности АПФ при нивелировании АПФ2 ведет к ограничению активности брадикинина и усиления АНГ(1–8) как факторов провоспаления, тромбогенеза и прогипертензивной активности.
• На основе анализа биохимических механизмов предлагается понятие “ШТОРМ-2”, ключевой составляющей которого служат дисфункция эндотелия и “разлад” управления свертывающей системой крови, тонусом сосудов, трансцеллюлярной диффузии, поддержания артериального давления. Как показывает клинический анализ, у пациентов с острым течением COVID-19 развивается васкулярная эндотелиальная дисфункция сердца, мозга, почек, эндокринной системы и др., коагулопатия, тромбозы с клинической картиной, напоминающей антифосфолипидный катастрофический синдром. Этот процесс типичен в первую очередь для легких, но также относится к поражению многих систем: миокарда, почек, головного мозга, гастроинтестинальной системы, эндокринных органов и др. Существенно, что осложнения сопряжены с наличием в анамнезе пациента других форм патологии. Особое значение имеет непосредственное и “отложенное” нарушение функций мозга, включая психосоциальный аспект, захватывающий практически весь современный мир (Инструктивное письмо Минздрава РФ, 2020). С учетом предложенного термина “ШТОРМ-2” эти клинические выводы подтверждаются иллюстрацией механизмов диссонанса АПФ/АПФ2, которые подразумевают возможность применения избирательной стратегии терапии COVID-19.
ЗАКЛЮЧЕНИЕ
Задача данной статьи заключалась в систематизации информации, полученной в последние несколько месяцев борьбы с пандемией СOVID-19. Рассмотрение публикаций по COVID-19 и опыт работы автора в молекулярной патофизиологии позволили определить основные линии изложения.
Вирус SARS-CoV-2 запускает цитокиновый шторм и дисфункцию эндотелия. В результате организованная физиологическая система превращается в механизм полифункционального “раздрая” и развития заболевания. Поскольку основной целью фиксации патогенного вируса SARS-CoV-2 оказывается фермент АПФ2, представитель ключевого контроля гемоваскулярной системы, рассмотрение его роли при “рейдерской рецепции” становится ведущей линией изложения.
Сущность патогенетического действия коронавируса состоит в массированной атаке на АПФ2 и разрушении физиологического равновесия комплекса АПФ/АПФ2. Поскольку оба фермента относятся к протеиназам, локализованным преимущественно в клетках эндотелия, этот тканевой “плацдарм” оказывается местом патологического диссонанса систем крови и кровеносных сосудов. Появление вируса SARS-CoV-2 с избирательным поражением АПФ2 фатально влияет на картину функционального дисбаланса. Интрига, связанная с патогенезом коронавируса SARS-CoV-2, заключается в нивелировании АПФ2 и усилении разрушительной активности АПФ. Функциональный дисбаланс АПФ/АПФ2 ведет к усилению роли кининов и ангиотензина II как факторов воспаления, инициации цитокинов, усиления тромбогенеза, прогипертензивной активности.
Анализ материалов, акцентирующих изменения биохимической оси ангиотензиновых и кининовых полипептидов, основных регуляторов состояния крови и тонуса сосудов, служит основанием для понятия “ШТОРМ-2”. Комплекс патохимических процессов разворачивается на площади эндотелия, где во второй фазе вирусной инфекции развиваются полиорганная коагулопатия и нарушения макро- и микрогемодинамики с множественными чертами поражения. Эта негативная картина характерна не только для поражения легких, где воздействие коронавируса оказывается первичным, но также и для сердца, почек, эндокринных органов, мозга и других систем организма.
Понятие “ШТОРМ-2” подразумевает необходимость применения особой стратегии фармакотерапии COVID-19, ключевой составляющей которой служит нормализация функции эндотелия и управления свертывающей системой крови, тонуса сосудов, трансцеллюлярной диффузии, артериального давления с воздействием на соответствующие фармакологические мишени.
Список литературы
Гомазков О.А. Молекулярные и физиологические аспекты эндотелиальной дисфункции. Роль эндогенных химических регуляторов // Успехи физиол. наук. 2000. Т. 31 (4). С. 48–62.
Гомазков О.А., Комиссарова Н.В. Общие механизмы биохимической регуляции калликреиновой, свертывающей и фибринолитической систем крови // Успехи соврем. биол. 1976. Т. 82 (6). С. 356–370.
Гомазков О.А., Трапезникова С.С. Биохимическая и физиологическая характеристики кининазной и ангиотензин-превращающей функции легких // Успехи соврем. биол. 1978. Т. 86 (2). С. 259–268.
Дубилей П.В., Уразаева З.В., Хамитов Х.С. Барьерная функция легких и обеспечение гомеостаза. Казань: КГУ, 1987. 192 с.
Елисеева Ю.Е., Орехович В.Н. Выделение и изучение специфичности карбоксикатепсина // ДАН СССР. 1963. Т. 153 (4). С. 954–956.
Инструктивное письмо Минздрава РФ, версия 08 от 3 сентября 2020. Временные методические рекомендации: профилактика, диагностика и лечение новой коронавирусной инфекции COVID-19.
Barth M., Bondoux M., Luccarini J.-M. et al. From bradykinin B2 receptor antagonists to orally active and selective bradykinin B1 receptor antagonists // J. Med. Chem. 2012. V. 55 (6). P. 2574–2584.
Donoghue M., Hsieh F., Baronas E. et al. A novel angiotensin-converting enzyme-related carboxypeptidase (ACE2) converts angiotensin I to angiotensin(1–9) // Circ. Res. 2000. V. 87. P. E1–E9. https://doi.org/10.1161/01.res.87.5.e1
Fang C., Schmaier A.H. Novel antithrombotic mechanisms mediated by Mas receptor as result of balanced activities between the kallikrein/kinin and the renin-angiotensin systems // Pharmacol. Res. 2020.V. 160. P. 105096. https://doi.org/10.1016/j.phrs.2020.105096
Gheblawi M., Wang K., Viveiros A. et al. Angiotensin converting enzyme 2: SARS-CoV-2 receptor and regulator of the renin-angiotensin system // Circ. Res. 2020. V. 126 (10). P. 1456–1474. https://doi.org/10.1161/CIRCRESAHA.120.317015
Hamming I., Timens W., Bulthuis M. et al. Tissue distribution of ACE2 protein, the functional receptor for SARS coronavirus. A first step in understanding SARS pathogenesis // J. Pathol. 2004. V. 203 P. 631–637.
Kalinina E.V., Posdnev V.F., Komissarova N.V., Gomazkov O.A. Effect of new peptide inhibitors on the ratio of angiotensin-I converting and kinin-degrading activities (ACE) // Biochemistry (Moscow) 1997. V. 62 (3). P. 247–250.
Koyama S., Sato E., Nomura H. et al. Bradykinin stimulates type II alveolar cells to release neutrophil and monocyte chemotactic activity and inflammatory cytokines // Am. J. Pathol. 1998. V. 153 (6). P. 1885–1893.
Kreutz R., Algharably E., Ganten D. et al. Renin-angiotensin-system (RAS) and COVID-19 – on the prescription of RAS blockers // Dtsch. Med. Wochenschr. 2020. V. 145 (10). P. 682–686.
Li W., Moore M., Vasilieva N. et al. Angiotensin-converting enzyme 2 is a functional receptor for the SARS coronavirus // Nature. 2003. V. 426. P. 450–454.
Liu Y., Yang Y., Zhang C. et al. Clinical and biochemical indexes from 2019-nCoV infected patients linked to viral loads and lung injury // Sci. China Life Sci. 2020. V. 63. P. 364–374. https://doi.org/10.1007/s11427-020-1643-8
Mahmudpour M., Roozbeh J., Keshavarz M. et al. COVID-19 cytokine storm: the anger of inflammation // Cytokine. 2020. V. 133. P. 155151.https://doi.org/10.1016/j.cyto.2020.155151
Marchandot B., Sattler L., Jesel L. et al. COVID-19 related coagulopathy: a distinct entity? // J. Clin. Med. 2020. V. 9 (6). P. 1651. https://doi.org/10.3390/jcm9061651
Mcgonagle D., Sharif K., O’regan A. et al. The role of cytokines including interleukin-6 in COVID-19 induced pneumonia and macrophage activation syndrome-like disease // Autoimmun. Rev. 2020. V. 19 (6). P. 102537. https://doi.org/10.1016/j.autrev.2020.102537
McGuire W.W. Spragg R.G., Cohen A.B., Cochrane C.G. Studies on the pathogenesis of the adult respiratory distress syndrome // J. Clin. Invest. 1982. V. 69 (3). P. 543–553. https://doi.org/10.1172/jci110480
Merad M., Martin J.C. Pathological inflammation in patients with COVID-19: a key role for monocytes and macrophages // Nat. Rev. Immunol. 2020. V. 20 (6). P. 355–362. https://doi.org/10.1038/s41577-020-0331-4
Pearce L., Davidson S.M., Yellon D.M. The cytokine storm of COVID-19: a spotlight on prevention and protection // Exp. Opin. Ther. Targ. 2020. V. 24 (8). P. 723–730. https://doi.org/10.1080/14728222.2020.1783243
Qadri F., Bader M. Kinin B1 receptors as a therapeutic target for inflammation // Expert Opin. Ther. Targets. 2018. V. 22 (1). P. 31–44. https://doi.org/10.1080/14728222.2018.1409724
Rajendran P., Rengarajan T., Thangavel J. et al. The vascular endothelium and human diseases // Int. J. Biol. Sci. 2013. V. 9 (10). P. 1057–1069. https://doi.org/10.7150/ijbs.7502
Ryan J.W., Ryan U.S., Schultz D.R. et al. Subcellular localization of pulmonary angiotensin-converting enzyme (kininase II) // Biochem. J. 1975. V. 146 (2). P. 497–499. https://doi.org/10.1042/bj1460497
Sardu C., Gambardella J., Morelli M.B. et al. Hypertension, thrombosis, kidney failure, and diabetes: is COVID-19 an endothelial disease? A comprehensive evaluation of clinical and basic evidence // J. Clin. Med. 2020. V. 9 (5). P. 1417. https://doi.org/10.3390/jcm9051417
Shimabukuro-Vornhagen A., Gödel P., Subklewe M. et al. Cytokine release syndrome // J. Immunnother. Cancer. 2018. V. 6. P. 56. https://doi.org/10.1186/s40425-018-0343-9
Skeggs I., Kahn J., Shumway N.P. The preparation and function of the hypertensin converting enzyme // J. Exp. Med. 1956. V. 103 (3). P. 295-299. https://doi.org/10.1084/jem.103.3.295
Tai W., He L., Zhang X. et al. Characterization of the receptor-binding domain (RBD) of 2019 novel coronavirus: implication for development of RBD protein as a viral attachment inhibitor and vaccine // Cell Mol. Immunol. 2020. V. 17. P. 613. https://doi.org/10.1038/s41423-020-0400-4
Santos R.A.S., Sampaio W.O., Alzamora A.C. et al. The ACE2/angiotensin-(1–7)/MAS axis of the renin-angiotensin system: focus on angiotensin-(1–7) // Physiol. Rev. 2018. V. 98 (1). P. 505–553.
Tang N., Li D., Wang X., Sun Z. Abnormal coagulation parameters are associated with poor prognosis in patients with novel coronavirus pneumonia // J. Thromb. Haemost. 2020. V. 18. P. 844–847.
Tipnis S., Hooper N.M., Hyde R. et al. A human homolog of angiotensin-converting enzyme. Cloning and functional expression as a captopril-insensitive carboxypeptidase // J. Biol. Chem. 2000. V. 275. P. 33238.https://doi.org/10.1074/jbc.M002615200
Vane J.R. The release and fate of vasoactive hormones in the circulation // Brit. J. Pharmacol. 1969. V. 35 (2). P. 209–242. https://doi.org/10.1111/j.1476-5381.1969.tb07982.x
Vane J.R. My life and times with enzymes and mediators // Med. Sci. Monit. 2001. V. 7. P. 790–800.
van de Veerdonk F.L., Netea M.G., van Deuren M. et al. Kallikrein-kinin blockade in patients with COVID-19 to prevent acute respiratory distress syndrome // Elife. 2020. V. 27. P. 9:e57555. https://doi.org/10.7554/eLife.57555
Verdecchia P., Cavallini C., Spanevello A. et al. The pivotal link between ACE2 deficiency and SARS-CoV-2 infection // Eur. J. Intern. Med. 2020. V. 76. P. 14–20. https://doi.org/10.1016/j.ejim.2020.04.037
Victorino GP, Newton CR, Curran B. Effect of angiotensin II on microvascular permeability // J. Surg. Res. 2002. V. 104. P. 77–81. https://doi.org/10.1006/jsre.2002.6412
Warner F.J., Smith A.I., Hooper N.M., Turner A.J. What’s new in the renin-angiotensin system? Angiotensin-converting enzyme-2: a molecular and cellular perspective // Cell. Mol. Life Sci. 2004. V. 61 (21). P. 2704–2713.
Williams B., Baker AQ., Gallacher B. et al. Angiotensin II increases vascular permeability factor gene expression by human vascular smooth muscle cells // Hypertension. 1995. V. 25 (5). P. 913–917.
Xiao G., Zhang J., He X. et al. Renin-angiotensin system inhibitors improve the clinical outcomes of COVID-19 patients with hypertension // Emerg. Microb. Infect. 2020. V. 9 (1). P. 757–760.
Ye Q., Wang B., Mao J. The pathogenesis and treatment of the ‘Cytokine Storm’ in COVID-19 // J. Infect. 2020. V. 80 (6). P. 607–613.
Zou X., Chen K., Zou J. et al. Single-cell RNA-seq data analysis on the receptor ACE2 expression reveals the potential risk of different human organs vulnerable to 2019-nCoV infection // Front Med. 2020. V. 14 (2). P. 185–192. https://doi.org/10.1007/s11684-020-0754-0
Дополнительные материалы отсутствуют.
Инструменты
Успехи современной биологии


