Вестник РАН, 2021, T. 91, № 9, стр. 865-878
РЕЗЕРВЫ СНИЖЕНИЯ СМЕРТНОСТИ В РОССИИ, ОБУСЛОВЛЕННЫЕ ЭФФЕКТИВНОСТЬЮ ЗДРАВООХРАНЕНИЯ
А. Е. Иванова a, *, В. Г. Семёнова a, **, Т. П. Сабгайда a, ***
a Институт демографических исследований
Федерального научно-исследовательского социологического центра РАН
Москва, Россия
* E-mail: ivanova-home@yandex.ru
** E-mail: vika-home@yandex.ru
*** E-mail: tsabgaida@mail.ru
Поступила в редакцию 12.05.2021
После доработки 12.05.2021
Принята к публикации 02.06.2021
Аннотация
В статье обсуждаются подходы к оценке роли здравоохранения в сокращении смертности в России с позиции контроля управляемых причин. С опорой на концепцию предотвратимой смертности проанализированы тенденции региональной вариативности смертности, её нозологических и гендерных особенностей в 2000–2019 гг. Выявленные закономерности свидетельствуют: о существенном вкладе медицины и здравоохранения в снижение преждевременного сокращения продолжительности жизни населения, целесообразности разработки региональной классификации списка предотвратимых причин смертности, решающей роли профилактики и оздоровления образа жизни населения молодых и средних возрастов в последние два десятилетия на фоне медленного наращивания возможностей клинической медицины в диагностике и лечении болезней.
В период переживаемой Россией, как и всем миром, пандемии COVID-19, значимость клинической медицины и здравоохранения как социального института не вызывает сомнений. Однако в настоящее время здравоохранение вынуждено осуществлять свои функции в экстраординарном, мобилизационном режиме, который со спадом пандемии неизбежно будет отменён. Какова роль здравоохранения в сохранении здоровья и продолжительности жизни в “мирное время”?
Чтобы адекватно оценить эффективность работы здравоохранения как социального института, в 1976 г. Д. Рутштейном и его коллегами была предложена концепция предотвратимой смертности [1], основанная на определении причин смерти, от которых люди при современном развитии медицины умирать не должны. В соответствии с этой концепцией масштаб смертности от предотвратимых причин и вклад её в общую смертность, а также темпы снижения предотвратимой смертности служат критериями оценки уровня здравоохранения.
Многочисленные исследования в мире показали, что реализованные в практике управления здравоохранением идеи Д. Рутштейна позволили существенно повысить эффективность инвестиций в охрану здоровья населения. Концепция получила признание, когда были выявлены опережающие темпы снижения смертности от причин, отнесённых к предотвратимым, по сравнению с последствиями остальных заболеваний, а также общей смертности [2–4]. Безусловное достоинство концепции – в количественных критериях, позволяющих оценивать ситуацию, опираясь на объективные данные, не зависящие от конъюнктурных обстоятельств.
Все потери от причин, отнесённых к предотвратимым, делятся на 3 группы, отражающие стадиальность процесса: на первой стадии (первая группа) – это причины, смертность от которых может быть предупреждена мерами первичной профилактики; на второй (вторая группа) – своевременным выявлением заболевания, то есть качеством диагностики; на третьей стадии (третья группа) – адекватным лечением и медицинской помощью.
По мере роста продолжительности жизни критерии предотвратимости, а, следовательно, и причины, отнесённые к предотвратимым, как и возраст предотвратимой смертности, менялись [5–10]. В 2004 г. Е. Нолте и M. Макки [11] составили новый список причин с доказанным влиянием на смертность от них служб здравоохранения с учётом достижений в области медицинских знаний и технологий в странах Евросоюза в 1980–1990-х годах. Предыдущие списки причин смерти, составленные Дж. Карлтоном с соавторами [5] и Дж. Макенбахом с соавторами [6], были изменены. В обновлённом списке они стали характеризоваться как поддающиеся лечению причины (“amenable” или “treatable”). Для России, в соответствии со средней продолжительностью жизни в нашей стране, как показано одним из авторов данной статьи, наиболее адекватна классификация, основанная на более широкой оценке предотвратимых смертей и более широких детерминантах общественного здоровья, таких как поведение, образ жизни, социально-экономический статус и факторы окружающей среды [12].
При анализе предотвратимой смертности российского населения в период после 1989 г., включивший этап кризиса и начавшийся этап социального оздоровления, отечественными исследователями было показано, что смертность в кризисных социально-политических и экономических условиях растёт более быстрыми темпами, чем снижается при улучшении условий жизни населения [13–16].
В ходе проведённых исследований [17–19] удалось выявить, что в настоящее время как в России, так и в постиндустриальных странах наиболее значима 1-я группа причин предотвратимой смертности, то есть тех, которые можно предупредить профилактическими мерами, так как они формируются за счёт поведенческих факторов риска – от травм и отравлений до рака трахеи, бронхов и лёгкого. Однако было бы явным преувеличением возлагать ответственность за потери такого рода на здравоохранение, поскольку в большей степени они определяются уровнем, стилем и качеством жизни населения. В этой ситуации здравоохранению отводится роль скорее информационная и образовательная. Было установлено, что самые большие различия между странами в тенденциях смертности связаны с причинами, полностью или частично поддающимися первичной профилактике [20]. Заметные различия в уровне предотвратимой смертности между районами европейских городов связаны с социальной депривацией населения [21].
Представляется, что наиболее объективно эффективность здравоохранения может оцениваться масштабами потерь и динамикой смертности от причин второй и третьей группы, обусловленных своевременной диагностикой заболеваний и качеством лечения. В настоящем исследовании, охватывающем по временно́й протяжённости два первых десятилетия XXI в., оцениваются резервы снижения смертности в России, обусловленные именно эффективностью здравоохранения, прежде всего клинической медицины. Мы опирались на данные Росстата и их интегративной оценки на базе фактографической автоматизированной информационно-справочной системы (ФАИСС) “Потенциал”. Предотвратимые причины смертности классифицировали с использованием системы, предложенной в соответствующем Европейском атласе [8] (табл. 1). Согласно ей, смертность населения от указанных причин относится к предотвратимой в возрасте до 65 лет.
Таблица 1.
Классификация причин смерти в соответствии со стадиями предотвратимости
| № | Причины смерти | Код по МКБ-10 |
|---|---|---|
| Причины, потери от которых могут быть предотвращены мерами первичной профилактики (первая группа) | ||
| 1 | Злокачественные новообразования губы, полости рта и глотки | C00-C14 |
| 2 | Злокачественные новообразования пищевода | C15 |
| 3 | Злокачественные новообразования печени и внутрипечёночных желчных протоков | C22 |
| 4 | Злокачественные новообразования гортани | C32 |
| 5 | Злокачественные новообразования трахеи, бронхов, лёгких | C33, C34 |
| 6 | Злокачественные новообразования других и неточно обозначенных локализаций органов дыхания и грудной клетки | C30, C31, C37-C39 |
| 7 | Злокачественные новообразования мочевого пузыря | C67 |
| 8 | Злокачественные новообразования других и не уточнённых мочевых органов | C65, C66, C68 |
| 9 | Субарахноидальное кровоизлияние | I60 |
| 10 | Внутримозговые и другие внутричерепные кровоизлияния | I61-I62 |
| 11 | Инфаркт мозга | I63 |
| 12 | Инсульт, не уточнённый как кровоизлияние или инфаркт | I64 |
| 13 | Другие цереброваскулярные болезни | I67-I69 |
| 14 | Алкогольная болезнь печени (алкогольный цирроз, гепатит, фиброз) | K70 |
| 15 | Фиброз и цирроз печени (кроме алкогольного) | K74 |
| 16 | Другие болезни печени | K71-K73, K75-K76 |
| 17 | Травмы, отравления и некоторые другие последствия воздействия внешних факторов | S00-S99, T00-T98 |
| Причины, потери от которых могут быть предотвращены своевременным выявлением заболеваний (вторая группа) | ||
| 1 | Злокачественная меланома кожи | C43 |
| 2 | Другие злокачественные новообразования кожи | C44 |
| 3 | Злокачественные новообразования молочной железы | C50 |
| 4 | Злокачественные новообразования шейки матки | C53 |
| 5 | Злокачественные новообразования других и неуточнённых частей матки | C54, C55 |
| Причины, потери от которых могут быть предотвращены улучшением лечения и медицинской помощи (третья группа) | ||
| 1 | Злокачественные новообразования предстательной железы | C61 |
| 2 | Злокачественные новообразования других мужских половых органов | C60, C62, C63 |
| 3 | Болезнь Ходжкина | C81 |
| 4 | Неходжкинская лимфома | C82-C85 |
| 5 | Лейкемия | C91-C95 |
| 6 | Хронические ревматические болезни сердца | I05-I09 |
| 7 | Гипертоническая болезнь | I11- I13, I10, I15 |
| 8 | Язва желудка | K25 |
| 9 | Язва двенадцатиперстной кишки | K26 |
| 10 | Болезни червеобразного отростка (аппендикса) | K35-K38 |
| 11 | Грыжи | K40-K46 |
| 12 | Желчнокаменная болезнь (холелитиаз) | K80 |
| 13 | Холецистит | K81 |
| 14 | Инфекционные и паразитарные болезни | A00-A99, B00-B99 |
| 15 | Болезни органов дыхания | J00-J99 |
| 16 | Осложнения беременности, родов и послеродового периода | O00-O99 |
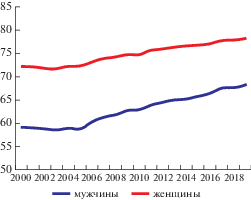
Общие тенденции предотвратимой смертности. В последние два десятилетия динамика продолжительности жизни населения России характеризуется двумя периодами: в 2000–2003 гг., когда последствия кризиса, обусловленного дефолтом 1998 г., ещё не были исчерпаны, её показатели снизились на 0.5 года в мужской и 0.4 года в женской популяции. А вот последовавшие за 2003 г. полтора десятилетия отмечены наиболее длительным за последние 55 лет позитивным трендом: к 2019 г. продолжительность жизни выросла на 9.7 года в мужской и 6.3 года в женской популяции, достигнув 68.3 и 78.2 года соответственно (рис. 1). Таким образом, реперной точкой, годом смены тенденций смертности российского населения в 2000–2010-е годы, стал 2003 г.
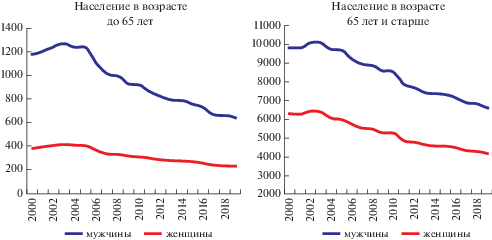
Следует отметить, что в начале 2000-х годов темпы негативных тенденций смертности в “возрасте предотвратимости” (до 65 лет) кратно превышали таковые в старших возрастах, составив в мужской популяции 7.7% против 2.6%, в женской – 8.2% против 1.4%. Однако после 2003 г. ситуация зеркально изменилась: темпы снижения смертности населения в возрасте до 65 лет значительно превышали таковые в старших возрастах, составив 49.3% против 34.4% у мужчин и 43.5% против 34.6% у женщин. Таким образом, можно констатировать, что рост продолжительности жизни в этот период был обусловлен в первую очередь населением детского и трудоспособного возрастов (рис. 2).
Рис. 2.
Динамика смертности населения России в возрастах до и после 65 лет в 2000–2010-е годы (стандартизованный коэффициент на 100 000 человек)
Важно отметить, что даже в период негативного тренда продолжительности жизни (2000–2003 гг.) темпы роста предотвратимой смертности оказались меньшими, чем темпы роста общих потерь как в мужской, так и в женской популяции, составив 4.2% против 7.7% у мужчин и 7.3% против 8.2% у женщин соответственно. Более того, в эти годы темпы роста смертности от причин, которых можно избежать с помощью клинической медицины, оказались кратно меньшими по сравнению не только с общей смертностью, но и с совокупной предотвратимой смертностью, составив 2.7% у мужчин и практически не увеличившись у женщин (рост показателей всего 0.1%) (рис. 3).
Рис. 3.
Темпы изменения общей, предотвратимой смертности и смертности, обусловленной деятельностью клинической медицины, населения России в возрасте до 65 лет в 2000–2010-е годы, %
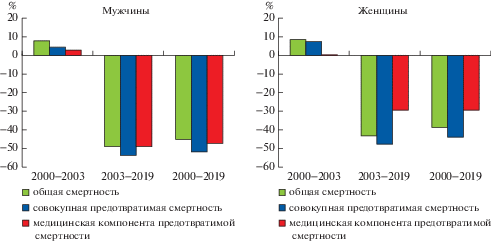
После 2003 г. динамика изменилась: и в мужской, и особенно в женской популяции темпы снижения потерь, обусловленных медицинским компонентом, уступали позитивным трендам совокупной предотвратимой смертности, составив соответственно 49.2% против 54% у мужчин и 29.7% против 47.9% у женщин. При этом если у мужчин темпы снижения совокупной предотвратимой смертности заметно опережали таковые для общей смертности (54% против 49.3%), а темпы сокращения смертности, предотвратимой усилиями клинической медицины, составили 49.2%, то есть были всего на 0.1% ниже темпов снижения общей смертности, то у женщин ситуация развивалась по несколько иному сценарию. С одной стороны, предотвратимая смертность снижалась быстрее общей смертности (47.9% против 43.5%), с другой – темпы снижения смертности, обусловленной медицинским компонентом, составили 29.7%, то есть уступали таковым и для предотвратимой, и для общей смертности.
Интересно, что если у мужчин вариабельность вклада медицинской составляющей предотвратимой смертности в общую на протяжении многих лет нашего исследования была довольно незначительной (от 12.6% в 2004 г. до 13.8% в 2011 г.), то у женщин показатели варьировали от 16.6% (2003–2004 гг.) до 21.3% (2017 г.). Нами отмечена гендерная синхронность динамики вклада медицинского компонента в общую смертность до 2011 г., после чего эти тренды у мужчин и женщин разошлись: до 2017 г. у мужчин наблюдалось снижение, у женщин – рост показателя. Только в последние два года исследования вклад медицины и в мужскую, и в женскую смертность снизился (до 12.9% и 20.6% соответственно) (табл. 2).
Таблица 2.
Резервы снижения смертности населения России в возрасте до 65 лет за счёт потерь, предотвратимых деятельностью медицины и здравоохранения
| Годы | Общая смертность | Медицинский компонент предотвратимой смертности | Вклад медицинского компонента в общую смертность | |||
|---|---|---|---|---|---|---|
| Стандартизованный коэффициент на 100 000 человек (европейский стандарт) | % | |||||
| мужчины | женщины | мужчины | женщины | мужчины | женщины | |
| 2000 | 1180.6 | 383.2 | 159 | 68.6 | 13.5 | 17.9 |
| 2001 | 1209.2 | 393.9 | 156 | 66.8 | 12.9 | 17.0 |
| 2002 | 1248.8 | 405.7 | 163.8 | 68.5 | 13.1 | 16.9 |
| 2003 | 1271.3 | 414.6 | 163.3 | 68.7 | 12.8 | 16.6 |
| 2004 | 1242.0 | 404.8 | 156.5 | 67.3 | 12.6 | 16.6 |
| 2005 | 1240.3 | 402.7 | 160.1 | 67.6 | 12.9 | 16.8 |
| 2006 | 1102.6 | 365.3 | 141.5 | 63 | 12.8 | 17.2 |
| 2007 | 1017.6 | 338.6 | 133.2 | 61.4 | 13.1 | 18.1 |
| 2008 | 995.1 | 332.5 | 132.9 | 60.4 | 13.4 | 18.2 |
| 2009 | 933.1 | 317.4 | 128 | 61.4 | 13.7 | 19.3 |
| 2010 | 920.2 | 313.9 | 123.1 | 58.5 | 13.4 | 18.6 |
| 2011 | 864.5 | 297.3 | 119.4 | 58.5 | 13.8 | 19.7 |
| 2012 | 824.2 | 286.9 | 110.2 | 55.6 | 13.4 | 19.4 |
| 2013 | 794.3 | 276.3 | 105.9 | 55.5 | 13.3 | 20.1 |
| 2014 | 789.2 | 274.3 | 103.7 | 54.9 | 13.1 | 20.0 |
| 2015 | 757.8 | 267.0 | 100.6 | 54.3 | 13.3 | 20.3 |
| 2016 | 727.5 | 256.8 | 97.6 | 53.5 | 13.4 | 20.8 |
| 2017 | 670.2 | 240.4 | 88.5 | 51.1 | 13.2 | 21.3 |
| 2018 | 664.3 | 239.4 | 86.5 | 50.3 | 13.0 | 21.0 |
| 2019 | 644.5 | 234.1 | 83 | 48.3 | 12.9 | 20.6 |
Заболевания и причины смерти, предотвратимые в результате своевременной диагностики и качественного лечения. Из данных, приведённых в таблицах 1, 3 и 4, следует, что потери, обусловленные медицинским компонентом предотвратимой смертности, вызываются следующими патологиями: новообразования (меланома и другие злокачественные опухоли кожи, лейкемия, болезнь Ходжкина и неходжкинская лимфома, а также рак грудной железы, шейки и других частей матки у женщин, предстательной железы и других половых органов у мужчин), болезни системы кровообращения (хронические ревматические болезни сердца и гипертония), органов дыхания (в целом) и пищеварения (язва желудка и 12-перстной кишки, аппендицит, холелитиаз и холецистит, грыжи), инфекционные болезни (в целом), а также осложнения беременности, родов и послеродового периода у женщин.
Таблица 3.
Нозологический профиль медицинского компонента предотвратимой смертности мужского населения России в 2000–2010-е годы (на 100 тыс. мужчин возрастной категории от 0 до 64 лет, стандартизованный коэффициент, европейский стандарт; %)
| Причины смерти | 2000 | 2003 | 2019 | |||
|---|---|---|---|---|---|---|
| На 100 тыс. человек | % | На 100 тыс. человек | % | На 100 тыс. человек | % | |
| Злокачественная меланома кожи | 1.2 | 0.8 | 1.5 | 0.9 | 1.3 | 1.6 |
| Другие злокачественные новообразования кожи | 0.6 | 0.4 | 0.5 | 0.3 | 0.3 | 0.4 |
| Злокачественные новообразования грудной железы | 0.3 | 0.2 | 0.2 | 0.1 | 0.1 | 0.1 |
| Злокачественные новообразования предстательной железы | 3.0 | 1.9 | 3.1 | 1.9 | 3.3 | 4.0 |
| Злокачественные новообразования других мужских половых органов | 0.8 | 0.5 | 0.8 | 0.5 | 0.5 | 0.6 |
| Болезнь Ходжкина | 1.1 | 0.7 | 1 | 0.6 | 0.5 | 0.6 |
| Неходжкинская лимфома | 1.8 | 1.1 | 1.9 | 1.2 | 2 | 2.4 |
| Лейкемия | 4.0 | 2.5 | 3.8 | 2.3 | 2.7 | 3.3 |
| Онкологические болезни, предотвратимые деятельностью клинической медицины | 12.8 | 8.1 | 12.8 | 7.8 | 10.7 | 12.9 |
| Хронические ревматические болезни сердца | 4.3 | 2.7 | 3.5 | 2.1 | 0.5 | 0.6 |
| Гипертоническая болезнь | 19.3 | 12.1 | 21.1 | 12.9 | 9.8 | 11.8 |
| Сердечно-сосудистые болезни, предотвратимые деятельностью клинической медицины | 23.6 | 14.8 | 24.6 | 15.1 | 10.3 | 12.4 |
| Язва желудка | 4.3 | 2.7 | 3.7 | 2.3 | 2.5 | 3.0 |
| Язва двенадцатиперстной кишки | 2.7 | 1.7 | 2.3 | 1.4 | 2 | 2.4 |
| Болезни червеобразного отростка (аппендикса) | 0.3 | 0.2 | 0.2 | 0.1 | 0.1 | 0.1 |
| Грыжи | 0.3 | 0.2 | 0.3 | 0.2 | 0.3 | 0.4 |
| Желчнокаменная болезнь (холелитиаз) | 0.3 | 0.2 | 0.3 | 0.2 | 0.2 | 0.2 |
| Холецистит | 0.2 | 0.1 | 0.1 | 0.1 | 0.1 | 0.1 |
| Болезни органов пищеварения, предотвратимые деятельностью клинической медицины | 8.1 | 5.1 | 6.9 | 4.2 | 5.2 | 6.3 |
| Инфекционные болезни | 45.2 | 28.4 | 44.9 | 27.5 | 31 | 37.3 |
| Болезни органов дыхания | 69.3 | 43.6 | 74.1 | 45.4 | 25.8 | 31.1 |
| Медицинская компонента предотвратимой смертности | 159 | 100.0 | 163.3 | 100.0 | 83 | 100.0 |
Таблица 4.
Нозологический профиль медицинского компонента предотвратимой смертности женского населения России в 2000–2010-е годы (на 100 тыс. женщин возрастной категории от 0 до 64 лет, стандартизованный коэффициент, европейский стандарт; %)
| Причины смерти | 2000 | 2003 | 2019 | |||
|---|---|---|---|---|---|---|
| На 100 тыс. человек | % | На 100 тыс. человек | % | На 100 тыс. человек | % | |
| Злокачественная меланома кожи | 1 | 1.5 | 1.1 | 1.6 | 1 | 2.1 |
| Другие злокачественные новообразования кожи | 0.4 | 0.6 | 0.3 | 0.4 | 0.1 | 0.2 |
| Злокачественные новообразования грудной железы | 17.3 | 25.2 | 17.3 | 25.2 | 12 | 24.8 |
| Злокачественные новообразования шейки матки | 5 | 7.3 | 5.2 | 7.6 | 5.7 | 11.8 |
| Злокачественные новообразования других и неуточнённых частей матки | 3.5 | 5.1 | 3.5 | 5.1 | 2.9 | 6.0 |
| Болезнь Ходжкина | 0.6 | 0.9 | 0.6 | 0.9 | 0.2 | 0.4 |
| Неходжкинская лимфома | 0.9 | 1.3 | 1 | 1.5 | 1 | 2.1 |
| Лейкемия | 2.9 | 4.2 | 2.7 | 3.9 | 1.8 | 3.7 |
| Онкологические болезни, предотвратимые деятельностью клинической медицины | 31.6 | 46.1 | 31.7 | 46.1 | 24.7 | 51.1 |
| Хронические ревматические болезни сердца | 3.9 | 5.7 | 3 | 4.4 | 0.4 | 0.8 |
| Гипертоническая болезнь | 5.8 | 8.5 | 5.4 | 7.9 | 1.4 | 2.9 |
| Сердечно-сосудистые болезни, предотвратимые деятельностью клинической медицины | 9.7 | 14.1 | 8.4 | 12.2 | 1.8 | 3.7 |
| Язва желудка | 0.7 | 1.0 | 0.6 | 0.9 | 0.7 | 1.4 |
| Язва двенадцатиперстной кишки | 0.4 | 0.6 | 0.4 | 0.6 | 0.5 | 1.0 |
| Болезни червеобразного отростка (аппендикса) | 0.1 | 0.1 | 0.1 | 0.1 | 0 | 0.0 |
| Грыжи | 0.4 | 0.6 | 0.4 | 0.6 | 0.3 | 0.6 |
| Желчнокаменная болезнь (холелитиаз) | 0.5 | 0.7 | 0.4 | 0.6 | 0.3 | 0.6 |
| Холецистит | 0.1 | 0.1 | 0.1 | 0.1 | 0 | 0.0 |
| Болезни органов пищеварения, предотвратимые деятельностью клинической медицины | 2.2 | 3.2 | 2 | 2.9 | 1.8 | 3.7 |
| Инфекционные болезни | 8.3 | 12.1 | 9.3 | 13.5 | 12.9 | 26.7 |
| Болезни органов дыхания | 16.1 | 23.5 | 16.6 | 24.2 | 6.9 | 14.3 |
| Осложнения беременности и родов | 0.7 | 1.0 | 0.7 | 1.0 | 0.2 | 0.4 |
| Медицинский компонент предотвратимой смертности | 68.6 | 100.0 | 68.7 | 100.0 | 48.3 | 100.0 |
В 2000–2003 гг. негативные тенденции предотвратимой смертности, обусловленной медицинской составляющей, характеризовались рядом особенностей. Так, и в мужской, и в женской популяциях снижалась смертность от предотвратимых болезней органов пищеварения (на 14.9% и 9.1% соответственно), у мужчин – от инфекционных (на 0.7%), у женщин – от предотвратимых сердечно-сосудистых болезней (на 13.4%). Количественные показатели смертности от предотвратимых онкологических патологий были стабильными у мужчин и практически стабильными (рост 0.3%) у женщин (см. табл. 3, 4).
После 2003 г., на фоне снижения показателей во всех группах предотвратимых причин у мужчин, в женской популяции наблюдался рост смертности от инфекционных болезней почти на 40%11. Если иметь в виду итоги прошедших 20 лет в целом, то за этот период отмечено снижение потерь от всех групп предотвратимых причин, у женщин исключением оказались инфекционные болезни, смертность от которых выросла более чем в 1.5 раза.
Разброс в темпах изменений смертности от рассмотренных предотвратимых причин достигает больших величин. При этом наибольшая инерция как при негативных, так и при позитивных сдвигах в мужской и женской популяциях характерна, как правило, для онкологических заболеваний, наибольшая лабильность – для болезней органов дыхания и сердечно-сосудистых патологий, смертность от которых снизилась за 20 лет соответственно в 2.3 и 2.7 раза у мужчин и в 5.4 и 2.3 раза у женщин.
Эти изменения не могли не сказаться на структуре медицинского компонента предотвратимой смертности: из данных, приведённых в таблицах 3 и 4, следует, что за прошедшее 20-летие в мужской и женской популяциях наблюдалось снижение значимости сердечно-сосудистых болезней – с 14 до 12.4% у мужчин и с 14.1 до 3.7% у женщин, обусловленное сдвигами 2010-х годов, а также болезней органов дыхания – с 43.6% до 31.1% у мужчин и с 23.5% до 14.3% у женщин. Это снижение происходило на фоне роста вклада новообразований – с 8.1% до 12.9% у мужчин и с 46.1% до 51.1% у женщин и особенно инфекционных болезней – с 28.4% до 37.3% у мужчин и с 12.1% до 26.7% в 2019 г. у женщин. Несколько выросла и доля болезней органов пищеваре-ния – с 5.1% до 6.3% у мужчин, с 3.2% до 3.7% у женщин.
Таким образом, в период с 2000 по 2019 г. принципиальное отличие медицинского компонента предотвратимой смертности у мужчин и женщин сохранилось и проявилось очень отчётливо: в женской популяции потери формируются более чем наполовину (51.1%) за счёт онкологических заболеваний, что выглядит вполне предсказуемым, поскольку в этот блок входит рак грудной железы, который, если исключить внешние причины, лидирует среди причин смертности женщин в возрасте до 65 лет. Тогда как у мужчин в 2019 г. вклад онкологии в предотвратимую смертность составил 12.9%.
Ещё одна особенность: если в 2000 г. вклад предотвратимых сердечно-сосудистых патологий в мужской и женской популяциях практически не различался (14.8 и 14.1% соответственно), то к концу 2010-х годов различия оказались кратными (12.4% против 3.7%). Нельзя также не отметить рост значимости инфекционных болезней, вследствие чего в мужской популяции они с большим отрывом заняли 1-е место среди медицинских причин, в женской – передвинулись с 4-го на 2-е место. Ранг болезней органов дыхания, наоборот, снизился (с 1-го до 2-го места у мужчин и со 2-го до 3-го места у женщин). Тем не менее общим вектором эволюции медицинского компонента предотвратимой смертности в мужской и женской популяциях служит рост значимости эндогенных патологий, к которым, безусловно, относятся новообразования.
Региональные особенности предотвратимой смертности. В России отмечаются существенные региональные различия предотвратимой смертности, обусловленной медицинскими факторами: в 4.4 раза в мужской популяции (от 39.6 на 100 тыс. мужчин возрастной категории от 0 до 65 лет в Дагестане до 174.2 в Кемеровской области соответственно) и в 4.6 раза – в женской (от 27.6 на 100 тыс. женщин возрастной категории от 0 до 65 лет в Липецкой области до 126.7 в Чукотском автономном округе соответственно). Существенным представляется и разброс вклада медицинской составляющей предотвратимой смертности в общие потери населения в возрасте до 65 лет (от 7.1% у мужчин в Магаданской области и 12.4% у женщин Республики Алтай до 20.2% у мужчин в Кемеровской области и 30.5% у женщин Чукотского автономного округа).
Отметим, что несмотря на очевидные различия в структуре медицинской компоненты предотвратимой смертности мужчин и женщин, обусловленных объективными факторами, региональный её профиль обладает несомненным гендерным сходством, о чём свидетельствует коэффициент ранговой корреляции, составивший в 2019 г. 0.8322. Более того, гендерным подобием характеризуется и региональный профиль вклада медицинского компонента в общую смертность населения в возрасте до 65 лет (в 2019 г. составил 0.78) (табл. 5).
Таблица 5.
Региональный профиль медицинского компонента предотвратимой смертности и её вклад в общую смертность населения в возрасте до 65 лет регионов России в 2019 г.
| Территории | Общая смертность | Медицинский компонент предотвратимой смертности | Вклад медицинского компонента в общую смертность | |||
|---|---|---|---|---|---|---|
| Стандартизованный коэффициент на 100 000 человек, европейский стандарт | % | |||||
| мужчины | женщины | мужчины | женщины | мужчины | женщины | |
| Российская Федерация | 644.5 | 234.1 | 83 | 48.3 | 12.9 | 20.6 |
| Москва | 418.8 | 166.9 | 47.8 | 35.2 | 11.4 | 21.1 |
| Санкт-Петербург | 498.6 | 202.9 | 67.1 | 48.6 | 13.5 | 24.0 |
| Севастополь | 611.5 | 232.9 | 103.4 | 58.8 | 16.9 | 25.2 |
| Республики | ||||||
| Адыгея | 591.2 | 201.8 | 86.7 | 38.4 | 14.7 | 19.0 |
| Алтай | 780.1 | 279.2 | 77.4 | 34.7 | 9.9 | 12.4 |
| Башкортостан | 686.4 | 244.6 | 82 | 43.8 | 11.9 | 17.9 |
| Бурятия | 786.2 | 314.8 | 74.9 | 58.4 | 9.5 | 18.6 |
| Дагестан | 299.2 | 128.1 | 39.6 | 29.3 | 13.2 | 22.9 |
| Кабардино-Балкария | 430.8 | 159.3 | 58.3 | 37 | 13.5 | 23.2 |
| Калмыкия | 569.9 | 169.5 | 58.6 | 29 | 10.3 | 17.1 |
| Карачаево-Черкесия | 482.6 | 157.6 | 82.1 | 38 | 17.0 | 24.1 |
| Карелия | 798.4 | 283.2 | 80.8 | 41.8 | 10.1 | 14.8 |
| Коми | 785.3 | 281.6 | 71.5 | 44.8 | 9.1 | 15.9 |
| Крым | 682.2 | 252.2 | 99.2 | 56.1 | 14.5 | 22.2 |
| Марий Эл | 700.8 | 211.4 | 60.8 | 32 | 8.7 | 15.1 |
| Мордовия | 584.8 | 196.4 | 54.9 | 36.2 | 9.4 | 18.4 |
| Саха (Якутия) | 660 | 242.8 | 65.5 | 33.3 | 9.9 | 13.7 |
| Северная Осетия | 550.5 | 165.4 | 74.4 | 40.8 | 13.5 | 24.7 |
| Татарстан | 565.6 | 184.6 | 65.8 | 36.6 | 11.6 | 19.8 |
| Тыва | 927.1 | 431.3 | 128.6 | 64.6 | 13.9 | 15.0 |
| Удмуртия | 688.1 | 225.4 | 79.9 | 40.7 | 11.6 | 18.1 |
| Хакасия | 798.3 | 290.8 | 95.1 | 43.6 | 11.9 | 15.0 |
| Чувашия | 686.1 | 202.4 | 60.9 | 29.9 | 8.9 | 14.8 |
| Края | ||||||
| Алтайский | 731.8 | 275.7 | 135.5 | 61.1 | 18.5 | 22.2 |
| Забайкальский | 921.3 | 347.8 | 89 | 60.5 | 9.7 | 17.4 |
| Камчатский | 781.6 | 295.1 | 70.4 | 55.1 | 9.0 | 18.7 |
| Краснодарский | 612.5 | 210.1 | 70.5 | 36.9 | 11.5 | 17.6 |
| Красноярский | 757.1 | 292.1 | 99.4 | 61.2 | 13.1 | 21.0 |
| Пермский | 785.6 | 276.1 | 119.2 | 63.7 | 15.2 | 23.1 |
| Приморский | 789.1 | 311.5 | 104.4 | 63.4 | 13.2 | 20.4 |
| Ставропольский | 537 | 200.2 | 55.3 | 37.7 | 10.3 | 18.8 |
| Хабаровский | 887.6 | 320.8 | 94.8 | 48.2 | 10.7 | 15.0 |
| Области | ||||||
| Амурская | 910.2 | 359.5 | 102.6 | 50.7 | 11.3 | 14.1 |
| Архангельская | 740.8 | 257.8 | 63.4 | 38 | 8.6 | 14.7 |
| Астраханская | 613.2 | 224.7 | 83.8 | 38.5 | 13.7 | 17.1 |
| Белгородская | 574.3 | 194.2 | 52.9 | 31.4 | 9.2 | 16.2 |
| Брянская | 752.1 | 240.8 | 81.3 | 36.9 | 10.8 | 15.3 |
| Владимирская | 748.9 | 257.2 | 76.2 | 39.4 | 10.2 | 15.3 |
| Волгоградская | 600.8 | 212.5 | 79.9 | 42 | 13.3 | 19.8 |
| Вологодская | 769.6 | 245.2 | 63.8 | 35.9 | 8.3 | 14.6 |
| Воронежская | 637.2 | 211.9 | 54.6 | 34.7 | 8.6 | 16.4 |
| Ивановская | 739.1 | 274.3 | 73.9 | 49.5 | 10.0 | 18.0 |
| Иркутская | 878.4 | 347.3 | 147.3 | 86.5 | 16.8 | 24.9 |
| Калининградская | 611.8 | 231.4 | 65.2 | 47.4 | 10.7 | 20.5 |
| Калужская | 745.3 | 242.7 | 63.9 | 37.3 | 8.6 | 15.4 |
| Кемеровская | 862.5 | 338.5 | 174.2 | 87.8 | 20.2 | 25.9 |
| Кировская | 684.4 | 225 | 58.9 | 29.9 | 8.6 | 13.3 |
| Костромская | 693.6 | 248.2 | 73.2 | 45.5 | 10.6 | 18.3 |
| Курганская | 792.3 | 263.7 | 143.6 | 61.9 | 18.1 | 23.5 |
| Курская | 721.2 | 228.9 | 69.1 | 41.5 | 9.6 | 18.1 |
| Ленинградская | 674.6 | 240.3 | 95.1 | 50.5 | 14.1 | 21.0 |
| Липецкая | 636.2 | 214.2 | 51.4 | 27.6 | 8.1 | 12.9 |
| Магаданская | 888.4 | 315.6 | 63.2 | 63.6 | 7.1 | 20.2 |
| Московская | 601.2 | 219.8 | 54.4 | 38.2 | 9.0 | 17.4 |
| Мурманская | 729.9 | 276.4 | 63.5 | 48.5 | 8.7 | 17.5 |
| Нижегородская | 728.4 | 239.4 | 81.6 | 42 | 11.2 | 17.5 |
| Новгородская | 866.2 | 301 | 86.1 | 44.7 | 9.9 | 14.9 |
| Новосибирская | 684.3 | 265.1 | 126 | 62.6 | 18.4 | 23.6 |
| Омская | 674.1 | 252.2 | 98.4 | 48 | 14.6 | 19.0 |
| Оренбургская | 710.1 | 262.9 | 111.7 | 59 | 15.7 | 22.4 |
| Орловская | 682.9 | 227.9 | 74.3 | 33.4 | 10.9 | 14.7 |
| Пензенская | 639.1 | 212.5 | 62.9 | 31.8 | 9.8 | 15.0 |
| Псковская | 806.9 | 316.5 | 69.5 | 45.6 | 8.6 | 14.4 |
| Ростовская | 600.9 | 227.9 | 87.2 | 47.9 | 14.5 | 21.0 |
| Рязанская | 667.2 | 218 | 60.6 | 32.5 | 9.1 | 14.9 |
| Самарская | 683.3 | 249.9 | 104 | 56.4 | 15.2 | 22.6 |
| Саратовская | 653.6 | 234.8 | 84.4 | 51.7 | 12.9 | 22.0 |
| Сахалинская | 810.4 | 310.8 | 81.6 | 54.4 | 10.1 | 17.5 |
| Свердловская | 744 | 261.2 | 118 | 60.9 | 15.9 | 23.3 |
| Смоленская | 747.9 | 270 | 73.3 | 43.8 | 9.8 | 16.2 |
| Тамбовская | 651.4 | 204.2 | 57.3 | 31 | 8.8 | 15.2 |
| Тверская | 775.4 | 289.7 | 91.9 | 58.3 | 11.9 | 20.1 |
| Томская | 685.9 | 257.7 | 90.6 | 43 | 13.2 | 16.7 |
| Тульская | 727.5 | 255.6 | 71.7 | 46.2 | 9.9 | 18.1 |
| Тюменская (без АО) | 656.3 | 241.9 | 106.1 | 55.7 | 16.2 | 23.0 |
| Ульяновская | 654.7 | 232.6 | 82.2 | 45.8 | 12.6 | 19.7 |
| Челябинская | 721.6 | 266.6 | 113.9 | 64.6 | 15.8 | 24.2 |
| Ярославская | 702 | 240.2 | 71.1 | 39.1 | 10.1 | 16.3 |
| Автономии | ||||||
| Еврейская АО | 945.3 | 389.6 | 102.5 | 52.2 | 10.8 | 13.4 |
| Ханты-Мансийский АО | 491.9 | 171.6 | 71.5 | 35.3 | 14.5 | 20.6 |
| Ямало-Ненецкий АО | 452.1 | 166.6 | 54.7 | 30.5 | 12.1 | 18.3 |
| Чукотский АО | 933.9 | 414.9 | 148.3 | 126.7 | 15.9 | 30.5 |
Говоря об ареале благополучия – четверти российских территорий с минимальным уровнем смертности, предотвратимой благодаря клинической медицине, следует выделить население Москвы, республик Дагестан, Мордовия, Кабардино-Балкария, Калмыкия, Марий Эл, Чувашия, Ямало-Ненецкого автономного округа, Ставропольского края, Липецкой, Белгородской, Московской, Воронежской, Тамбовской, Кировской, Рязанской, Пензенской, Архангельской, Вологодской и Калужской областей, мужчин Мурманской области и женщин республик Саха (Якутия), Алтай, Татарстан, Ханты-Мансийского автономного округа, Краснодарского края, Орловской и Брянской областей (см. табл. 5).
К ареалу неблагополучия – четверти российских территорий с высокой предотвратимой смертностью, зависящей от эффективности клинической медицины, следует отнести г. Севастополь, республики Крым и Тыва, Чукотский автономный округ, Алтайский, Красноярский, Пермский и Приморский края, Кемеровскую, Иркутскую, Курганскую, Новосибирскую, Свердловскую, Челябинскую, Оренбургскую, Тюменскую (без автономных округов) и Самарскую области (население в целом), а также мужчин Хакасии, Хабаровского края, Амурской, Омской, Ленинградской областей, Еврейской автономной области и женщин Бурятии, Забайкальского и Камчатского края, Тверской, Сахалинской и Магаданской областей. (Заметим, что Магаданская область довольно неожиданно вошла в четверть российских территорий с минимальным уровнем предотвратимой смертности среди мужчин.)
Таким образом, за редким исключением, ареал благополучия формируется за счёт европейских, ареал неблагополучия – за счёт азиатских регионов России. Крайне интересной представляется ситуация, складывающаяся в Тюменской области, автономные округа которой (Ямало-Ненецкий и Ханты-Мансийский) оказались в ареале благополучия, в то время как основная территория области – в ареале неблагополучия.
Обсуждая концепцию предотвратимой смертности в её приложении к России, выделим несколько моментов, вытекающих из специфики нашей страны как таковой, в частности, её огромную гетерогенность не только в географическом, социально-экономическом, но и в медико-демографическом аспекте. Об этом свидетельствует очень значительный разброс продолжительности жизни населения российских регионов (от 77.1 года у мужчин республики Дагестан и 82.2 года у жительниц Москвы до 62.7 у мужчин и 72.5 лет у женщин в Тыве), составивший 14.4 и 9.7 года – чуть ли не целую демографическую эпоху33. А ведь Всемирная организация здравоохранения указывает, что продолжительность жизни служит интегральным критерием, характеризующим не только состояние здоровья населения, но и уровень жизни, а также качество медицинской помощи в том или ином регионе.
Из приведённых данных следует, что оценка ситуации в целом по нашей стране не может быть универсальной для всех её регионов, и критерии работы здравоохранения, применимые к Москве, явно неактуальны для Тывы. Отсюда можно сделать вывод, что для России крайне важна региональная классификация причин, входящих в число предотвратимых, с учётом местных приоритетов здоровья и возможностей здравоохранения, и выделения причин, смертность от которых предотвратима деятельностью служб здравоохранения.
Наряду с необходимостью региональной классификации нам представляется важной оценка вклада медицинских факторов в предотвратимую смертность. Напомним, что первая и наиболее крупная доля потерь относится к сфере профилактики и определяется не столько работой здравоохранения, так как в значительной степени формируется за счёт внешних причин, сколько деятельностью целого комплекса социальных институтов. Из этого следует, что по мере роста социального благополучия в стране значимость первой группы причин должна снижаться, что, как следствие, приведёт к увеличению значимости медицинской составляющей в предотвратимой общей смертности.
Третье обстоятельство относится к оценке онкологических заболеваний как предотвратимых. Безусловно, клиническая онкология в последние десятилетия совершила огромный прорыв в диагностике и лечении злокачественных новообразований, однако нельзя забывать, что этиология раковых заболеваний до конца не исследована. В старческом возрасте они зачастую обусловлены дистрофическими процессами. В возрасте до 65 лет возникновение и формирование патологии, а также прогноз не всегда определяются ранней диагностикой и адекватным лечением. Поэтому в случае онкологических заболеваний в настоящее время более корректно было бы говорить не о полной их элиминации, но о степени предотвратимости этих патологий.
Таким образом, как представляется, позитивные процессы будут определяться общим снижением смертности, обусловленной медицинскими факторами, на фоне роста значимости (но не уровня!) эндогенных патологий, прежде всего новообразований, и снижения доли экзогенных заболеваний, к которым относятся все остальные болезни, смерть от которых предотвратима.
٭ ٭ ٭
В заключение нашего анализа необходимо обратить внимание на следующие обстоятельства.
Первое. Предотвратимая смертность населения России, обусловленная деятельностью клинической медицины, в 2000–2010-е годы снизилась на 47.8% у мужчин и на 29.6% у женщин, уступая, особенно заметно у женщин, темпам сокращения общей смертности, продемонстрировавшей более чем 2-кратное снижение в мужской и женской популяциях. По сути, это означает, что предотвратимая смертность снижалась преимущественно за счёт оздоровления образа жизни населения.
Второе. Динамика медицинской составляющей предотвратимой смертности характеризовалась более инерционным развитием, нежели общей смертности: так, темпы её роста в период действия негативных тенденций, касающихся средней продолжительности жизни, и темпы снижения в период позитивных трендов оказались ниже темпов соответствующих изменений общей смертности населения в возрасте до 65 лет. Таким образом, клиническая медицина, как показывает опыт, оказывается достаточно устойчивой в кризисные периоды, но требует продолжительного периода для восстановления и тем более наращивания своего потенциала.
Третье. Структура медицинских факторов предотвратимой смертности на протяжении двух десятилетий исследования характеризовалась выраженной гендерной спецификой: если у мужчин потери в значительной мере определялись инфекционными болезнями и болезнями органов дыхания, то у женщин – новообразованиями. Это, в свою очередь, определило и различия в динамике медицинского компонента предотвратимой смертности: судя по темпам изменения показателей, мужчины более остро реагировали и на негативные, и на позитивные изменения.
Четвёртое. Происшедшие в 2000–2010-е годы изменения в структуре медицинской составляющей предотвратимой смертности характеризовались разнонаправленными векторами: с одной стороны, наблюдался рост значимости новообразований – патологий эндогенных, не связанных напрямую с внешними факторами, с другой –рост вклада безусловно экзогенных инфекционных болезней (особенно у женщин).
Пятое. В течение всего периода исследования вклад медицинских компонентов в общую смертность в женской популяции был существенно выше, чем у мужчин. Согласно международным критериям, по состоянию на 2019 г., резервы сокращения общей смертности российского населения, обусловленные эффективностью медицины и здравоохранения, составляют 12.9% у мужчин и 20.6% у женщин в возрасте до 65 лет.
Список литературы
Rutstein D.D., Berenberger W., Chalmers T.C. et al. Measuring the quality of medical care // N. Engl. J. Med. 1976. V. 294. P. 582–588.
Charlton J.R.H., Velez R. Some international comparisons of mortality amenable to medical intervention // Br. Med. J. 1986. V. 292. P. 295–300.
Westerling R. Trends in “avoidable” mortality in Sweden, 1974–1985 // J. Epidemiol. Community Health.1992. V. 46. № 5. P. 489–493.
Kjellstrand C.M., Kovithavongs C., Szabo E. On the success, cost and efficiency of modern medicine: an international comparison // J. Intern. Med. 1988. V. 24. P. 3–14.
Charlton J.R., Hartley R.M., Silver R., Holland W.W. Geographical Variation in Mortality from Conditions Amenable Medical Intervention in England and Wales // Lancet. 1983. V. 26. P. 691–696.
Mackenbach J.P., Bouvier-Colle M.H., Jougla E. “Avoidable” mortality and health services: a review of aggregate data studies // J. Epidemiol. Community Health. 1990. V. 44. P. 106–111.
Westerling R. “Avoidable” causes of death in Sweden 1974–85 // Int. J. Qual. Assur Health Care. 1992. V. 4. № 4. P. 319–328.
The European Community atlas of “avoidable deaths” / Holland W.W. (ed). Commission of the European Communities Health Services Research. Series 9. Oxford: Oxford University Press, 1993.
Westerling R. Decreasing gender differences in “avoidable” mortality in Sweden // Scand. J. Public Health. 2003. V. 31. № 5. P. 342–349.
Simonato L., Ballard T., Bellini P. et al. Avoidable mortality in Europe 1955–1994: a plea for prevention // J. Epidemiol. Community Health. 1998. V. 52. P. 624–630.
Nolte E., McKee M. Does healthcare save lives? Avoidable mortality revisited. London: The Nuffield Trust, 2004.
Сабгайда Т.П. Предотвратимые причины смерти в России и странах Евросоюза // Здравоохранение Российской Федерации. 2017. № 3. С. 116–122.
Михайлова Ю.В., Шестаков М.Г., Соболева Ю.В. и др. Предотвратимые потери здоровья населения как объект анализа // Экономика здравоохранения. 2008. № 2. С. 37–42.
Стародубов В.И., Кондракова Э.В., Иванова А.Е. Предотвратимость потерь здоровья населения – критерий оценки деятельности органов местного самоуправления // Сибирское медицинское обозрение. 2009. № 5. С. 94–98.
Сабгайда Т.П., Михайлов А.Ю. Новые подходы к оценке предотвратимой смертности в России // Народонаселение. 2009. № 3. С. 115–122.
Сабгайда Т.П., Аксёнова Е.И., Евдокушкина Г.Н. Предотвратимая смертность населения трудоспособного возраста // Национальные демографические приоритеты: новые подходы, тенденции / Ред. С.В. Рязанцев, Т.К. Ростовская. Сер. “Демография. Социология. Экономика.” М.: ООО “Экон-Информ”, 2019. С. 127–131.
Рубцова И.Т. Опыт типизации муниципальных образований Краснодарского края на основе социально-экономических факторов развития // Сб. матер. Всерос. науч.-практ. конференции “Управление здравоохранением в современных условиях: проблемы и поиски решений”. Краснодар, 2006. С. 194–197.
Предотвратимая смертность в России и пути её снижения / Pед. Ю.В. Михайлова, А.Е. Иванова. М.: ЦНИИОИЗ, 2006.
Сабгайда Т.П., Антонюк В.В., Евдокушкина Г.Н., Кондракова Э.В. Предотвратимая смертность населения // Демографические перспективы России / Pед. Г.В. Осипов, С.В. Рязанцев. М.: Экон-Информ, 2008. С. 373–394.
Treurniet H.F., Boshuizen H.C., Harteloh P.P.M. Avoidable mortality in Europe (1980–1997): a comparison of trends // J. of Epidemiol. Community Health. 2004. V.58. P. 290–295.
Hoffmann R., Borsboom G., Saez M. et al. Social differences in avoidable mortality between small areas of 15 European cities: an ecological study // Int. J. Health Geogr. 2014. V. 13. № 8. http://www.ij-healthgeographics.com/content/13/1/8
Дополнительные материалы отсутствуют.